Bệnh phì đại đường tiền liệt ôn hòa có xu thế tăng cao theo tuổi.
Bạn đang xem: Phì đại tuyến tiền liệt lành tính
Điều trị phì đại tiền liệt tuyến có thể gây tính năng không mong ước và ảnh hưởng tới đời sống tình dục của bạn.Bệnh phì đại lành tính tuyến tiền liệt hay có cách gọi khác u xơ chi phí liệt đường là hiện tượng lạ tuyến chi phí liệt cách tân và phát triển to hơn bình thường, ở người thông thường trọng lượng tuyến tiền liệt khoảng tầm 20 gram, khi trọng lượng trên 25g được chẩn đoán phì đại tuyến tiền liệt. Căn bệnh có xu hướng tăng theo tuổi, bao gồm tới 45-70% số phái mạnh từ 45-75 tuổi mắc bệnh dịch và tỉ lệ này càng tăng ở những người trên 80 tuổi.
Khi đường tiền liệt lớn gây chèn ép vào niệu đạo khiến ra rối loạn tiểu tiện, biểu thị với hai hội chứng đặc thù sau:
Hội chứng tắc nghẽn đường tiểu: biểu thị đi đái không hết bãi, thủy dịch còn ứ đọng trong bàng quang, đái tiện buộc phải rặn, tiểu ngắt quãng, tia thủy dịch chảy ra yếu hay nhỏ tuổi giọt... Nặng hơn là gây bí tiểu trả toàn, mong bàng quang.Hội hội chứng kích thích: fan bệnh luôn có cảm xúc buồn đi tiểu, đi tiểu không hết, dễ dẫn đến tiểu són, mốc giới hạn đi tiểu tạo thêm nhất là về đêm...U xơ chi phí liệt tuyến là dịch lành tính, tuy nhiên rất có thể gây ra một vài biến triệu chứng như
Ảnh tận hưởng tới tác dụng sinh dụcHình hình ảnh tuyến chi phí liệt bị phì đại
2. Tương quan giữa con đường tiền liệt và kĩ năng sinh dục
Tuyến chi phí liệt là giữa những cơ quan lại sinh dục nam, gồm chức năng đó là tiết ra một hóa học dịch hòa với tinh lực giúp bảo đảm tinh dịch chống lại những tác nhân gây dịch và hoàn toàn có thể sống trong môi trường xung quanh acid của âm đạo, giúp cho tinh trùng chuyển động dễ dàng rộng và tạo ra điều kiện dễ dàng cho vấn đề thụ thai.
Mặc dù phì đại tiền liệt tuyến cùng rối loạn cương cứng dương dường như không gồm liên quan, nhưng một số phương pháp điều trị phì đại chi phí liệt tuyến có thể gây ra rối loạn cương dương với những ảnh hưởng khác về năng lực tình dục. Bên cạnh đó, điều trị xôn xao cương dương có thể nâng cấp các triệu bệnh của phì đại chi phí liệt đường lành tính.
3. Phì đại tiền liệt tuyến có tác động đến kĩ năng tình dục không?
Phì đại con đường tiền liệt khiến người bệnh mệt mỏi, sút ham mong mỏi tình dục
5 - 10% phái nam bị náo loạn cương dương sau khi phẫu thuật phì đại chi phí liệt tuyến. Khoảng tầm 50 - 70% phái nam xuất tinh ngược sau khi thực hiện tại phẫu thuật này. Nạm vì đi qua dương thứ phóng ra phía bên ngoài khi đạt cực khoái, tinh dịch sẽ bước vào bàng quang. Điều này không bất lợi cho sức khỏe nhưng sẽ tác động đến khả năng sinh sản của nam giới giới.
Ngoài ra, phì đại tuyến đường tiền liệt tạo rối loàn tiểu tiện làm fan bệnh luôn cảm thấy mệt nhọc mỏi, khó chịu và gây sút ham mong muốn tình dục.
Điều trị phì đại chi phí liệt tuyến có thể gây ra đa số rối loạn tác dụng sinh lý.
Thuốc điều trị u xơ tiền liệt tuyến: một số trong những loại thuốc chữa bệnh u xơ tiền liệt đường như những thuốc ức chế men alpha reductase có thể gây náo loạn cương dương, giảm ham mong tình dục. Bên cạnh đó một số người sử dụng các dung dịch này rất có thể làm giảm con số tinh trùng, bớt lượng tinh dịch với sự dịch rời của tinh trùng. Tỉ lệ ảnh hưởng của thuốc điều trị u xơ chi phí liệt tuyến đường đến năng lực sinh dục là khoảng 3-6% phái mạnh sử dụng thuốc.Phẫu thuật cắt trút tiền liệt tuyến qua mặt đường niệu đạo: Theo thống kê có khoảng 50-75% số người bị bệnh sau phẫu thuật lộ diện tình trạng xuất tinh ngược dòng, tức là một phần tinh trùng khi xuất tính ko ra cậu nhỏ mà đi ngược vào bàng quang, vấn đề này không ảnh hưởng tới kĩ năng quan hệ của người bệnh tuy thế có tác động tới khả năng sinh sản. Để đặt lịch khám tại viện, khách hàng vui lòng bấm số HOTLINE hoặc đặt lịch thẳng TẠI ĐÂY. Mua và đặt lịch khám tự động trên áp dụng My
Vinmec nhằm quản lý, quan sát và theo dõi lịch và đặt hẹn rất nhiều lúc rất nhiều nơi ngay trên ứng dụng.
I. Đại CươngU phì đại lành tính con đường tiền liệt là sự phát triển lành tính của tuyến đường tiền liệt, gây ra những trở thành loạn cơ năng cùng thực thể sinh hoạt vùng cổ bàng quang, đặc biệt là làm cản trở loại tiểu rời khỏi từ bàng quang.• Tần số mở ra u phì đại TLT tạo thêm theo tuổi, nhưng không có sự liên quan tới chính sách ăn, chủng tộc và thành phần buôn bản hội. Trên quả đât ước tính có khoảng 30 triệu con người mắc chứng căn bệnh phì đại con đường tiền liệt.• Thường xuất hiện thêm ở bầy ông > 45 tuổi.• Theo Berry ở giới hạn tuổi 40-50, 20% mắc u phì đại TLT 51-60, 50%• Ở lứa tuổi 70, >70% đàn ông mắc u phì đại TLT.• Ở độ tuổi 80, 75%.II. Nguyên Nhân:Hiện nay lý do của bệnh không được rõ. Tuy nhiên, nhì yếu tố đặc biệt của bệnh dịch sinh u phì đại lành tính TLT là: tuổi già với tinh trả còn chức năng. Ở tuổi ban đầu cao sự kiểm soát điều hành nội tiết ráng đổi. Testosteron toàn phần và tự do thoải mái giảm, estrogene tăng như có tác động ảnh hưởng gián tiếp thụ cảm testosteron dihydrotestosteron (DHT) khiến phì đại TLT.DHT bao gồm ái lực bạo dạn gấp năm lần testosterone với tế bào TLT. Nghiên cứu và phân tích thấy rằng nồng độ 5 anpha reductase tăng đột biến trong tổ chức triển khai đệm của bn mắc phì đại TLT. Điều này xác minh vai trò của DHT trong dịch sinh phì đại TLT và tác dụng của finesteride phong tỏa enzym 5 anpha reductase trong khám chữa u phì đại TLT.Tỷ lệ u phì đại TLT ở bạn 40 tuổi là 8%, ở người 90 tuổi là 90%. Một lúc u xuất hiện thì nó liên tiếp phát triển. Bạn ta mong tính u TLT tăng vừa phải 20g trong 10 năm. Mục đích của tinh hoàn:Huggins 1941 phân biệt những bé chó giảm tinh hoàn không biến thành phì đại TLT, đã vận dụng cắt tinh trả để điều trị u phì đại TLT (ít hiệu quả).Gloyna, Garnet 1989 tiêm dihydrotestosteron đến chó thực nghiệm còn tinh hoàn tạo phì đại TLT.Sinh lý bệnh:Sự tăng sinh TTL tạo kích thích những thụ cảm vùng cổ bàng quang, vỏ bao TLT gây co thắt cơ trơn tạo nên hội chứng bế tắc đường tiết niệu dưới.Khối lượng U phì đại TLT và các mô xơ cách tân và phát triển nhiều cũng gây nên rối loạn thuyệt vọng đường tiểu.Đáp ứng của cơ bàng quang. Lúc có tắc nghẽn dòng tiểu, cơ BQ tăng teo bóp, dần phì đại bởi các sợi collagen càng dễ bị kích đam mê không ổn định, bên cạnh đó cũng giảm đi việc đáp ứng nhu cầu các phản nghịch xạ thông thường gây tè rắt,tiểu vội, đái đêm. Cùng với sự tắc nghẽn kéo dài bàng quang quẻ giãn to lớn dần, bao gồm chỗ yếu thành túi thừa, ứ ứ hay trào ngược BQ-NQ thận: lây nhiễm khuẩn cùng suy thận. Khoảng 10% bn phì đại TLT tất cả suy thận ớ những mức độ không giống nhau.
III. Phẫu thuật :Về phương diện đại thể u phì đại gồm dạng tròn đều gồm hai thùy mặt nằm ở phía 2 bên niệu đạo, đôi lúc có thuỳ thứ cha ở phía sau thường xuyên nằm sâu về phía bàng quang và gây cản trở cổ bàng quang đó là thuỳ giữa, các thuỳ này được quấn trong một lớp vỏ – hotline là vỏ TLT.Ở tín đồ 30 tuổi, trọng lượng TLT vừa phải là 20g. Trọng lượng TLT trung bình ở nhóm bệnh nhân phì đại TLT là 33g, trọng lượng u béo nhất ra mắt trong y văn là 820g. 4% bn u phì đại TLT bao gồm trọng lượng trên 100g.Trọng lượng u phì đại thể bao gồm thể biến đổi từ 10-300gr.Năm 1988 Mc Neal áp dụng danh tự vùng trung tâm và ngoại vi chi phí liệt đường và vùng chuyển tiếp tục giữa hai vùng này.Theo Mc Neal; TLT được tạo thành 5 vùng:1. Vùng nước ngoài vi – khớp ứng với vùng đuôi theo phân loại của Gil-vernet. Là đa phần nhất, chiếm khoảng chừng 70%, nằm ở vị trí phía sau và hai bên niệu đạo. Là phần hay gây ra ung thư TLT.2. Vùng trung tâm, bé dại hơn, nằm sau niệu đạo, là vùng gồm ống dẫn tinh đi qua tới ụ núi.3. Vùng đưa tiếp, nhỏ tuổi nhất chỉ chiếm 5% khối lượng TLT ở người 30 tuổi, nằm 2 bên niệu đạo, nó trở nên tân tiến theo tuổi, dựa vào hormon nam. Đây là vùng tạo tăng sinh u phì đại chi phí liệt con đường và tạo thành nhì thùy bên TLT.4. Vùng tuyến bao quanh niệu đạo, nó cách tân và phát triển như một tay áo theo chiều nhiều năm niệu đạo TLT. Đây cũng là nơi phát triển khiến cho thùy giữa TLT.5. Vùng xơ cơ phía trước, tương xứng với những sợi cơ thắt vân ngơi nghỉ phía trước TLT.Lợi ích của việc phân chia này là khám phá rõ trên vô cùng âm. Phì đại TLT thường cải cách và phát triển ở vùng gửi tiếp
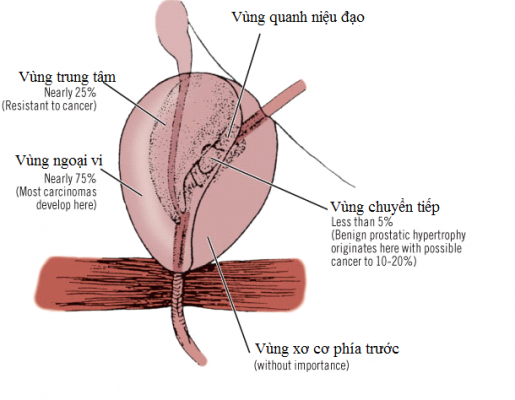
Sơ trang bị phân vùng TLT của Mc Neal
IV. Chẩn Đoán4.1. Lâm sàng4.1.1. Triệu hội chứng cơ năngĐó là biểu hiện sớm hay muộn của loại hội bệnh đường ngày tiết niệu thấp vị vị trí khối u, viêm lây lan hay xôn xao thần gớm cổ bàng quang. Quan niệm “Hội hội chứng đường huyết niệu thấp” được chỉ dẫn to năn 1994 cùng tái xác minh vào năm 2002.Các triệu chứng do kích ham mê :• Đái các lần tuyệt nhất là về ban đêm gây mất ngủ.• Đái vội: đột nhiên Bn có cảm xúc buồn tiểu dữ dội, có xúc cảm nước đái són ra ngoài không kiểm soát điều hành được.• Đái buốt thường xuyên kết phù hợp với viêm đường tiết niệu.Các triệu chứng do chèn ép : (H/c, tắc nghẽn) người bệnh đái khó, phải rặn, tia nước tiểu yếu, đái hoàn thành không có cảm hứng thoải mái.Có khi bệnh dịch nhân thể hiện các triệu bệnh :• túng thiếu đái trả toàn. 25% bn u phì đại TLT mang lại khám vì túng đái cấp tính.• Nhiễm trùng tiết niệu (viêm bàng quang, TLT mào tinh hoàn).4.2. Xét nghiệm lâm sàngĐánh giá chỉ mức độ đái cạnh tranh qua thang điểm IPSS (the International Prostate Symptom Score) chia thành ba mức độ :• nhẹ : 0- 7 điểm• vừa đủ : 8-20 điểm• nặng : 21-35 điểm• thăm khám thận, vùng hạ vị cầu bóng đái và tinh trả 2 bên. Dương vật bao quy đầu.Thăm trực tràng :• Là động tác xét nghiệm cơ bản.• người bệnh nằm ngửa, đưa ngón trỏ thăm trực tràng phối phù hợp với tay sinh hoạt vùng hạ vị. Phát hiện tại ở thành trước trực tràng ngay sau xương mu, một khối tròn đều, nhẵn, bầy hồi, đồng nhất, ko đau. đề xuất thăm khám mặt phẳng cũng như chu vi con đường để mong lượng kích thước.• Đôi lúc thấy tuyến đường không đều sở hữu nhân cứng hoặc gắn thêm chặt vào xương mu kia là biểu hiện của ung thư tiền liệt tuyến. Phát hiện tại 14-30% trường đúng theo K TLT khi PSA bình thường.• phát hiện những bệnh lý đít trực tràng: trương lực cơ thắt, u trực tràng…4.3. Các khám nghiệm cận lâm sàng4.3.1. Cực kỳ âmCó thể tiến hành theo mặt đường trên xương mu hoặc qua trực tràng.Thấy khối TLT đồng bộ thường bao gồm hai thuỳ đối xứng nhau qua mặt đường giữa. Cho phép ước lượng trọng lượng của u qua phương pháp :
L x H x WV = ————————-2Cho phép thăm dò hai thận, bóng đái và đo lượng nước tiểu cặn vào bàng quang.Có thể thấy các ổ rỗng âm, các thùy đường tiền liệt không đồng nhất là những tín hiệu nghi nghờ K TTL.4.3.2. Kháng nguyên đặc hiệu TLT (PSA)Nó đặc hiệu mang lại TLT, tuy nhiên có cực hiếm trong vấn đề chẩn đoán ung thư TLT bởi vì khi ung thư PSA thường tăng cao.Bình thường xuyên PSA>10ng/ml 50% nguy cơ ung thư đề nghị làm sinh thiết TLT.PSA 4-10 ng/ml là khoảng ghi ghờ cần chú ý theo dõi.• PSA trường đoản cú 4-10ng/ml: phần trăm UT là 18-25% (trung bình là 21%)• PSA > 10ng/ml: tỷ lệ UT khoảng chừng 58%-80% (trung bình là 60%).• PSA > 20ng/ml: xác suất UT khoảng tầm 90%.Chụp niệu đồ gia dụng tĩnh mạch ít có giá trị so với u phì đại TLT.Soi bàng quang, niệu đạo: giúp chẩn đoán biệt lập các nguyên nhân đái máu vị TLT hay vì u bàng quang. Khẳng định nguyên nhân đái khó vì cổ bàng quang, TLT, hoặc do hạn hẹp niệu đạo.4.3.3. Những XN khácĐộng học tập nước tiểu, đánh giá áp lực bàng quang, niệu đạo và lưu số lượng nước tiểu.Xác định thời gian một lần đái (15-17 giây). Khối lượng một lần tè (250-350ml)Lưu lượng mẫu tiểu Qmax 19,6 ml/gy. Lúc Qmax>15ml/gy coi như chưa có bế tắc đường huyết niệu, Qmax10-15ml/gy: theo dõi. Qmax
Đo số lượng nước tiểu tồn kho bằng cách: hết sức âm hoặc đặt thông tiểu sau khi Bn tè tiện. R>200 ml ứ đọng nước đái có ý nghĩa sâu sắc bệnh lý của BPH.• XN sinh hoá : US, Creatircine máu.• Cấy vi khuẩn nước tiểu.4.4. Chẩn đoán xác định:Dựa vào triệu triệu chứng lâm sàng và cận lâm sàng đang nêu trên.4.5. Chẩn đoán phân biệt4.5.1. Ung thư tiền liệt con đường :Bệnh cũng hay gặp mặt ở người cao tuổi nên cần để ý để tránh nhầm với K TLT, dựa vào :– đi khám trực tràng : TLT rắn or nhân ái rắn oắt giới không đều.– rất âm : chi phí liệt tuyến đường không đồng nhất, bao gồm ổ rỗng âm, các thuỳ ko đối xứng nhau.– PSA tăng ngày một nhiều trong ung thư TLT > 10mg/ml.– Nếu nghi hoặc cần sinh thiết để xác định chẩn đoán.
Xem thêm: Thần Đồng Đất Việt - Mua Lốc 10 Quyển Tập Vibook Tinh Hoa (96 Trang)
4.5.2. Phân biệt với các nguyên nhân đái cực nhọc khác nhưXơ cứng cổ bàng quang• Lâm sàng người mắc bệnh cao tuổi (trên 60 tuổi)• Đái khó, bao gồm khi túng thiếu đái phải đặt ống thông niệu đạo.• Thăm trực tràng TTL ko to• hết sức âm: ko phát hiện nay phì đại con đường tiền liệt• PSA bình thường• Niệu động học xác định đái khó do tắc nghẽn cổ bàng quang• Soi bọng đái niệu đạo: hình ảnh xơ chít cổ bàng quangBàng quang đãng thần kinh• căn bệnh nhân bao gồm tiền sử gặp chấn thương cột sống, tai biến mạch não• Đái nặng nề kèm rỉ nước tiểu• đi khám lâm sàng thấy cầu bọng đái căng to• Thăm trực tràng tuyến đường tiền liệt ko to• cực kỳ âm TTL không to, bóng đái giãn đọng nước tiểu, gồm khi giản cả nhì niệu quản.• PSA tiết bình thường• Động học nước tiểu: ko thấy biểu lộ co bóp của cơ bàng quang.Hẹp niệu đạo• căn bệnh nhân gồm tiền sử gặp chấn thương chấn yêu đương niệu đạo hoặc can thiệp quan con đường niệu đạo.• Đến khám bởi đái khó hoặc túng bấn đái• Khám gồm cầu bàng quang, thăm trực tràng chi phí liệt tuyến không to. Tất cả khi gồm chít thon lỗ ko kể niệu đạo do viêm lây lan chí thanh mảnh bao qui đầu.• hết sức âm TTL không to, bàng quang giãn ứ đọng nước tiểu, bao gồm khi giản cả hai niệu quản.• PSA huyết bình thường• Động học tập nước tiểu: hình ảnh tắc nghẽn niệu đạo• Chụp bóng đái niệu đạo ngược dòng: hình hình ảnh hẹp niệu đạo
Viêm hoặc áp xe tiền liệt tuyến• Ít chạm mặt ở người già, thường chạm mặt ở độ tuổi trung niên.V. Điều trịNguyên tắc điều trị hướng dẫn và chỉ định điều trị phụ thuộc vào mức độ nghiêm trọng của các triệu chứng, nấc độ bận tâm và hoài vọng của căn bệnh nhân. Tin tức về nguy cơ tiềm ẩn và tác dụng của việc lựa chọn điều trị BPH cần được lý giải cho toàn bộ các bệnh nhân.5.1. Phương pháp điều trị bằng biến hóa cách sinh hoạt với theo dõi,chờ đợi– Chỉ định: căn bệnh nhân bao gồm triệu chứng nhẹ (ví dụ, IPSS – Điều trị cố gắng thể:Bệnh nhân được theo dõi với thăm khám bs theo dõi định kỳ. Tùy chọn: bác bỏ sĩ ghi dấn tình trạng căn bệnh lúc ban đầu, nút độ nghiêm trọng của hội hội chứng kích thích, tuyến tiền liệt khối lượng và / hoặc PSA tiết thanh để hỗ trợ tư vấn cho căn bệnh nhân nguy hại tiến triển triệu bệnh bí tiểu cấp tính hoặc sau đây cần phẫu thuật tương quan đến BPH (những nguyên tố nguy cơ khẳng định các người bị bệnh có nguy cơ cho sự tiến triển). Hàng loạt các chuyển đổi lối sống hoàn toàn có thể được kiến nghị cho căn bệnh nhân bao gồm triệu chứng.• giảm bớt uống nước trước khi đi ngủ• né thức uống cất caffeine, thức ăn uống cay• tránh sử dụng một số loại thuốc (ví dụ, dung dịch lợi tiểu, thuốc thông mũi, thuốc kháng histamin, thuốc chống trầm cảm)• rèn luyện cách vệ sinh giúp bàng quang vận động tốt.• bài tập tăng sức mạnh sàn chậu• kiêng hoặc điều trị apple bón5.2. Điều trị nội khoaChỉ định:• Điều trị tùy lựa chọn cho căn bệnh nhân khó tính vừa đề xuất (ví dụ như, IPSS 8 – 18).• Chỉ định so với giai đoạn 1 và 2 của căn bệnh nghĩa là u chưa gây cản trở nhiều tới hệ huyết niệu. ít nước tiểu tồn đọng trong bóng đái • Có tác dụng chống teo thắt và phù nằn nì vùng cổ bàng quang TLT.Thuốc 1-1 alpha – Adrenergic:• Có công dụng làm giãn cơ trơn tru nhờ ảnh hưởng tác động trên các thụ thể anpha – adrenergic nghỉ ngơi vùng cổ bóng đái và TLT. Các thuốc này có thể làm hạ tiết áp.• Doxazosin (cardural) ức chế alpha – adrenergic sau sinape, liều 2mg/24h.• Tamsulosin ( Flomax) ức chế sệt hiệu alpha 1 receptors, liều 0,4-0,8 mg/24h.• Alpha-blockers là chọn lựa diều trị đầu tiên cho người lũ ông bao gồm triệu chứng đường tiết niệu dưới vì PBH, những người dân mong ước ao điều trị. Alfuzosin, doxazosin, tamsulosin và terazosin là đầy đủ thuốc được chắt lọc điều trị tương thích cho LUTs trang bị cấp. Mặc dù nhiên, bọn chúng không làm thay đổi sự tiến triển tự nhiên của bệnh. Tuy vậy có sự khác hoàn toàn trong nhân tố hóa học của các thuốc này, toàn bộ 4 bài thuốc này đông đảo có tác dụng lâm sàng như nhau. Sự chắt lọc của phương thuốc nào đề xuất tùy ở trong vào những bệnh đi kèm theo của dịch nhân, tính năng phụ và kĩ năng dung nạp thuốc của bệnh nhân.Thuốc ảnh hưởng tác động vào sự đưa hoá của androgen với ý định rào cản sự phát triển của u phì đại TLT.Finasteride (Proscar) ức chế gửi hoá testosterone thành dihydrotestosterone (DHT), liều 5mg/24h.Thuốc ức chế 5 alpha-reductase (dutasteride cùng finasteride) là phương pháp điều trị phù hợp và tác dụng cho người bệnh kết phù hợp với tác động tinh giảm sự cách tân và phát triển của tuyến tiền liệt. Một số nghiên cứu vãn đã minh chứng rằng, ngoài các triệu bệnh cải thiện, tiến triển thoải mái và tự nhiên của BPH có thể được thay đổi thông qua bài toán giảm nguy cơ bí tiểu cung cấp tính (AUR) với sự quan trọng phải can thiệp phẫu thuật.Các thuốc thảo mộc có đặc điểm chống viêm phòng phù nề.Nghiên cứu của Madersbacher và tập sự năm 2004 cùng Roehborn năm 2008 cho thấy thêm rằng; khám chữa bằng đối chọi anpha-adrenergic bao gồm tác dụng cải thiện cải thiện triệu triệu chứng và loại tiểu, tác dụng này rõ rệt sai 1-2 tuần điều trị. Tuy nhiên điều trị bằng Finasteride còn có tác dụng giảm trọng lượng u với giảm nguy hại bí tiểu cấp và phẫu thuật. Nghiên cứu và phân tích của Mc Connell và cộng sự 2003 cho biết phối hợp chữa bệnh cho công dụng tốt hơn đơn trị liệu. Mặc dù nhiên công dụng này rõ rệt sau một năm điều trị.Điều trị phối kết hợp (alpha-blocker và chất ức chế 5 alpha-reductase)Sự phối kết hợp thuốc alpha-adrenergic cùng thuốc hóa học ức chế 5 alpha-reductase là 1 trong những chiến lược điều trị thích hợp và kết quả cho dịch nhân kết hợp điều trị giảm sự cách tân và phát triển tuyến chi phí liệt. Tác dụng thử nghiệm lâm sàng đã chỉ ra rằng điều trị kết hợp nâng cao đáng đề cập trong điểm số triệu hội chứng và giữ lượng nước tiểu so với đối chọi trị liệu. Bệnh nhân điều trị thành công rất có thể ngưng điều trị alpha-blocker sau 6 mang lại 9 khám chữa tháng. Nếu các triệu triệu chứng tái phát, alpha-blocker được khởi hễ lại.5.3. Điều trị ngoại khoa5.3.1. Chỉ địnhViệc hướng dẫn và chỉ định các cách thức điều trị tuỳ ở trong vào size của u. Chỉ định và hướng dẫn điều trị ngoại khoa trong các trường đúng theo :• U gây ảnh hưởng nhiều mang đến đường ngày tiết niệu, lượng đái cặn > 100ml, tiểu khó các Qmax • túng đái cấp phải đặt sonde niệu đạo.• Nhiễm khuẩn niệu, sỏi bàng quang, túi quá BQ.• Đái ngày tiết mức độ nặng, suy thận (khoảng 10% người bị bệnh phì đại TLT có tín hiệu suy thận).5.3.2. Cách thức cắt nội soi qua niệu đạoĐược coi là phương pháp chuẩn đá quý trong điều trị phẫu thuật HBP.Mục đích của mổ xoang cắt bỏ tuyến chi phí liệt trong chữa bệnh phì đại lành tính đường này (BPH) là nhằm mục đích lấy đi khối tế bào gây nhỏ niệu đạo, trong lúc chỉ làm cho tổn hại về tối thiểu tới các kết cấu ở xung quanh.Hãy nỗ lực cắt toàn bộ khối mô của con đường tiền liệt có thể cắt được, mà không làm thủng bao tuyến, hoặc kéo dài thời gian mổ một bí quyết không đề xuất thiết. Thật vậy, phần mô con đường còn sót rất có thể tăng trưởng lại, tạo điều kiện cho lây nhiễm khuẩn, làm tăng hấp thụ dịch tưới-rửa (fluid absorption), và có xu hướng chảy máu. Một châm ngôn (axion) của ngành máu niệu cổ đã xác minh “Không yêu cầu là cắt bỏ đi bao nhiêu, nhưng là nhằm lại từng nào thì sẽ gây ra ra các vấn đề hậu-phẫu”Phẫu thuật cắt vứt tuyến chi phí liệt qua đường niệu đạo (TURP) là một biện pháp có thách thức đáng ngạc nhiên, và yên cầu một thời gian huấn luyện kéo dài. Những bệnh nhân nam giới, đã cao tuổi, và kém khỏe khoắn là các đối tượng người dùng có xu thế yêu mong được chữa bệnh bằng biện pháp phẫu thuật này. Cũng buộc phải ghi dìm rằng, các cải tiến liên tục về trang thiết bị hình thức và kỹ thuật đã có thể chấp nhận được các mổ xoang viên triển khai phẫu thuật này thuận tiện hơn, và các bệnh nhân ít bị nguy nan hơn.Chỉ định đối với những u nhỏ và vừa trọng lượng Chỉ định kha khá để chọn lựa giữa cắt vứt tuyến chi phí liệt bởi phẫu thuật mở cùng phẫu thuật cắt bỏ tuyến chi phí liệt qua mặt đường niệu đạo (TURP) thường dựa vào hai địa thế căn cứ là: thể tích của tuyến, và khả năng của mổ xoang viên liệu có hoàn thành được phẫu thuật qua con đường niệu đạo (TURP) cùng với một thời hạn mổ thiệt sự chỉ trong vòng 90 phút hay không (mặc dù thời hạn này được xem như là tối ưu nếu những chống chỉ định:Một số kháng chỉ định tương đối là: chứng trạng tim-phổi không ổn định (unstable cardopulmonary status) và bao gồm bệnh sử náo loạn chảy máu (bleeding disorders) quan trọng sửa chữa. Các bệnh nhân bắt đầu bị nhồi huyết cơ tim hoặc được đặt stent cồn mạch vành tim hầu như không được hướng đẫn phẫu thuật cắt vứt tuyến chi phí liệt qua mặt đường niệu đạo (TURP) trong khoảng ít độc nhất vô nhị 1 tháng , cũng chính vì phẫu thuật này rất có thể làm tăng nguy cơ xảy ra thêm các tai trở nên tim-mạch hoặc những biến hội chứng khác. Đã có chủ ý cho rằng, nên trì hoãn 1 thời kỳ buổi tối thiểu 3 tháng là phù hợp lý; nhưng, sau ngẫu nhiên sự khiếu nại cơ tim đáng kể nào thì, đợi mang đến 6 mon sau mới tiến hành phẫu thuật cắt bỏ tuyến tiền liệt (TURP) lại là phương án tối ưu.Các người bệnh bị dịch nhược cơ nặng nề (myasthenia gravis), bệnh dịch xơ cứng rải rác rến hoặc nhiều xơ cứng (multiple sclerosis), hoặc bệnh Parkinson với rối loạn tác dụng cơ thắt bên cạnh niệu đạo, và/hoặc tăng trương lực bọng đái (hypertonic bladder) nặng trĩu thì, phần lớn không được phẫu thuật mổ xoang cắt vứt tuyến tiền liệt qua mặt đường niệu đạo (TURP), chính vì trong các yếu tố hoàn cảnh nói trên thì mổ xoang này chắc chắn là sẽ dẫn tới tình trạng tiểu tiện thể mất dữ thế chủ động khó chữa.Các căn bệnh nhân đã có lần bị gãy xương chậu mà gồm kèm mến tổn nghỉ ngơi cơ thắt ngoài niệu đạo thì, cũng ko được phẫu thuật cắt vứt tuyến chi phí liệt theo đường niệu đạo (TURP) bởi vì cùng một vì sao như trên. Phẫu thuật cắt vứt tuyến chi phí liệt theo đường niệu đạo (TURP), hoàn toàn có thể làm mất cơ thắt trong niệu đạo, yêu cầu sẽ đảy những bệnh nhân đề cập trên lâm vào hoàn cảnh tình trạng lệ thuộc hoàn toàn vào hoạt động vui chơi của cơ thắt ngoài niệu đạo thì mới có thể vẫn duy trì được tiểu tiện nhà động. Nếu cơ thắt xung quanh niệu đạo lại bị tổn hại, hoặc thương tổn, hoặc rối loạn công dụng nữa thì, đang phát sinh vụ việc tiểu nhân tiện mất công ty động.Nhiễm khuẩn con đường tiết niệu đang cốt truyện cũng là một trong những chống hướng đẫn khác của phẫu thuật mổ xoang cắt bỏ tuyến tiền liệt qua con đường niệu đạo (TURP). Thông thường, có thể phải xếp lịch lại để phẫu thuật, tùy theo cốt truyện của nhiễm trùng trong quy trình bệnh nhân được khám chữa bằng những thuốc chống sinh ưa thích hợp.Ưu điểm :Là cách thức ít tạo sang chấn, càng ngày càng được áp dụng rộng thoải mái (80-90%số người mắc bệnh được điều trị bằng cách thức này ở những nước tiên tiến).• thời hạn nằm viện ngắn.• công dụng tốt về khía cạnh tiểu tiện.• bây chừ được coi là phương pháp chuẩn trong khám chữa u phì đại ôn hòa TTL.Tỷ lệ lại tái phát sau phẫu thuật nội soi là 18%, xác suất tử vong 0.23%.Cho tới bây giờ chưa bao gồm một biện pháp nội khoa nào, hoặc một giải pháp phẫu thuật thay thế sửa chữa hiện hữu nào, lại có thể mang lại mức cải thiện tổng thể dài-hạn về mặt tốc độ dòng đái tiện, với về số điểm theo thang đánh giá triệu chứng, cho tất cả các người mắc bệnh phì đại tuyến tiền liệt ôn hòa (BPH) bao gồm triệu chứng, ngang với mức độ nâng cao mà mổ xoang cắt quăng quật tuyến chi phí liệt qua đường niệu đạo (TURP) với lại.Nguy cơ biến triệu chứng của phẫu thuật thường liên quan với phần nhiều u có size lớn > 45g, thời hạn phẫu thuật kéo dãn > 90 phút.Hội chứng TURPNếu được hấp thu vào cơ thể với một lượng lớn, glycine có thể ức chế dẫn truyền sung thần kinh, và có thể gây rối loạn thị giác, tuy hai tác dụng phụ này hi hữu xảy ra. Trong các trường vừa lòng glycine được hấp thụ vào khung người với một lượng nhiều hơn 1.000 m
L thì, sẽ xảy ra các triệu triệu chứng sau đây: cảm hứng bị kim châm (prickling sensations), tăng bi tráng nôn, hạ máu áp, nhịp tim chậm, với lú lẫn (confusion). Khi số lượng glycine được dung nạp vào cơ thể càng nhiều hơn thế nữa thì, các kết quả không mong ước mà nó gây nên càng tăng dần. Các tác dụng không mong ước này trở phải nghiêm trọng, khi số lượng glycine được hấp thụ là 3.000 m
L hoặc những hơn. Trong một mổ xoang cắt vứt tuyến chi phí liệt qua đường niệu đạo, trung bình từng phút có gần 20 m
L dịch được hấp thụ vào trong cơ thể, hoặc ngay lập tức trong giờ trước tiên của cuộc mổ thì, đã có gần 1.000-1.200 m
L dịch được hấp thu. Một phần ba lượng nhờn này được hấp thu trực tiếp vào trong khối hệ thống tĩnh mạch.Hiện tượng này có thể dẫn tới chứng trạng giảm-natri huyết vì chưng loãng tiết (tức là hội triệu chứng TUR), biểu lộ lâm sàng bởi các triệu chứng: tinh thần lú lẫn (mental confusion), bi quan nôn, nôn, rối loạn thị giác (visual disturbances), tung huyết, căn bệnh thận hemoglobin (hemoglobin nephropathy), hôn mê, với sốc. Về mặt huyết đụng học, thời gian khởi đầu, hội triệu chứng này đặc thù bởi tăng huyết áp tĩnh mạch trung tâm, tăng huyết áp hễ mạch, nhịp tim chậm, và những dấu hiệu khác, vốn là các biểu hiện của tình trạng quá cài đặt ở hệ quan trọng (vascular overload), bao gồm: hồi hộp không yên (restlessness), nhịp tim nhanh, và đôi lúc da, kết mạc mắt, các niêm mạc, hoặc móng tay thay đổi màu thành lợt lạt (dusky changes). Những triệu hội chứng của hội triệu chứng cắt qua nhường niệu đạo (TUR syndrome), nói chung, chỉ mở ra khi nấc natri trong tiết thanh giảm sút tới mức 125 m
Eq, hoặc thấp rộng nữa.Theo cầu lượng thì có khoảng 2% số bệnh nhân trải nghiệm hội hội chứng cắt qua mặt đường niệu đạo (TUR syndrome) ở các mức độ không giống nhau. Nguy hại xảy ra hội chứng cắt qua con đường niệu đạo (TUR syndrome) tăng thêm ở những bệnh nhân với con đường tiền liệt phì đại to nhiều hơn 45 gam, hoặc khi thời gian mổ kéo dãn dài quá 90 phút, với khi người bệnh ngay trường đoản cú trước phẫu thuật đã biết thành giảm-natri huyết tương đối. Vì chưng đó, chỉ nên ý kiến đề xuất phẫu thuật cắt vứt tuyến tiền liệt qua con đường niệu đạo (TURP), lúc phẫu thuật viên, sẽ đảm nhiệm cuộc mổ, tin cậy một cách phù hợp rằng, mình sẽ có được khả năng xong phẫu thuật này trong vòng không thực sự 90 phút.Nguy cơ bị hội chứng cắt qua mặt đường niệu đạo (TUR) sẽ bớt bớt, nếu thực hiện dung dịch không gây tan huyết để tưới cọ trong lúc thực hiện phẫu thuật, và duy trì dòng lấn sân vào của dịch tưới rửa ở tầm mức áp suất càng tốt càng tốt. Một nghiên cứu của Madsen và Naber sẽ thấy rằng, lượng dịch được hấp thụ vào khung hình tỷ lệ thuận với áp suất dịch tưới cọ (irrigation fluid pressure). Chỉ cần nâng chiều cao của bình đựng dung dịch tưới rửa từ 60 cm lên 70 cm, cũng đã làm tăng gấp rất nhiều lần áp suất tưới rửa. Những tác giả này cũng thấy rằng, để giữ đến phẫu thuật viên luôn luôn luôn nhìn thấy rõ phẫu trường thì, vận tốc tưới rửa (irrigation rate) rất cần được có là 300 m
L/phút, và tốc độ này cấp thiết được gia hạn thích đáng, nếu như bình đựng hỗn hợp tưới rửa chỉ được treo ở độ cao thấp rộng 60 cm. Khối hệ thống tưới rửa liên tục có xu hướng giữ áp suất trong bàng quang luôn luôn thấp, cùng giúp làm sút thiểu lượng dịch được phản vào cơ thể. Còn nếu như không sử dụng cách thức tưới rửa thường xuyên thì, để bớt thiểu hấp thụ dịch, phẫu thuật mổ xoang viên liên tục phải dỡ rỗng bàng quang, trước lúc bàng quang đày tới mức về tối đa, hoặc mỗi lúc phẫu thuật viên không quan sát được rõ ràng qua ống soi-cắt.Trong trường hợp xẩy ra giảm-natri huyết dịu hoặc mức độ vừa phải thì, điều trị cho căn bệnh nhân bằng cách truyền tĩnh mạch dung dịch nước muối hạt đẳng trương với furosemide (Lasix) cũng hoàn toàn có thể là đủ. Biện pháp điều trị này làm bớt quá download dịch (fluid overload), thông qua kết quả lợi niệu của furosemide, đôi khi vẫn gia hạn được nồng độ của natri trong tiết thanh. Nên khởi động điều trị với furosemide, tức thì từ khi người bệnh vẫn còn ở trong phòng mổ, nếu chạm chán các yếu tố hoàn cảnh sau đây: có hiện tượng chảy máu không bình thường, thời hạn mổ kéo dài nhiều hơn 90 phút, hoặc nếu như mức natri trong huyết thanh của người bệnh hạ thấp cấp tốc chóng.Trong những trường thích hợp giảm-natri huyết nặng thì, cực tốt là điều trị bằng truyền tĩnh mạch lừ đừ dung dịch nước muối bột ưu trương 3%, thường thì từ 150 mang đến 200 m
L, với vận tốc truyền trong khoảng từ một đến 2 giờ. Giải pháp điều trị này khi nào cũng phải đi kèm với liệu pháp lợi niệu (furosemide theo con đường tĩnh mạch), nhất là ở các bệnh nhân có nguy cơ cao bị suy tim sung huyết (CHF: congestive heart failure). Có thể nhắc lại liệu pháp dung dịch nước muối hạt ưu trương nếu thấy đề nghị thiết. Tuy nhiên, trong khi bệnh nhân đang được truyền hỗn hợp nước muối ưu trương 3% thì, cứ từng 2-4 giờ đồng hồ một lần, bắt buộc theo rõi cẩn thận các hóa học điện giải (electrolytes), nhằm phòng phòng ngừa sửa chữa trên mức cần thiết các không đúng lệch.Các người mắc bệnh bị giảm-natri máu mà có triệu triệu chứng thì, nói chung, hoàn toàn có thể làm mất triệu chứng, bằng phương pháp bổ sung natri máu thanh cho tới đúng nấc 4-6 m
Eq/L. Điển hình là, trong vòng 12-24 giờ trước tiên nếu hoàn cảnh thiếu hụt natri không nhiều hơn một nửa của mức thiếu hụt theo dự con kiến thì không đề xuất sửa chữa, và để đảo ngược tình trạng thiếu hụt này bằng truyền dung dịch nước muối hạt ưu trương 3% thì cũng không nhiều hơn nữa một nửa lượng natri bị thiếu thốn hụt. Hãy gửi từ nước muối ưu trương 3% quý phái nước muối hạt đẳng trương càng nhanh càng tốt. Hãy điều chỉnh tốc độ truyền nước muối bổ sung, sao để cho lượng natri tuyệt vời trong ngày tiết thanh không tạo thêm cao rộng mức trăng tròn m
Eq/L trong một khoảng thời hạn 24 giờ. Thường xuyên thì dung dịch nước muối hạt được yêu mong truyền với tốc độ chậm.Vì hỗn hợp nước muối ưu trương 3%, nói chung, được áp dụng để bổ sung cập nhật không nhiều hơn thế nữa một nửa tổng lượng muối cần được được thế thế, nên toàn diện tích không quá 300-500 m
L hỗn hợp nước muối ưu trương 3% là liều lượng hòa hợp lý, ở số đông các bệnh nhân, thậm chí là ở các bệnh nhân bị giảm-natri máu nặng. Một lúc đã cụ thể không còn bất kỳ các triệu chứng của giảm-natri huyết làm sao nữa, với mức natri trong máu thanh của bệnh nhân đã được cải thiện thì, thay bởi dung dịch nước muối bột ưu trương 3% gửi sang liên tục truyền hỗn hợp nước muối bột đẳng trương.Có thể mong lượng lượng natri thiếu vắng theo phương pháp sau đây: Ước lượng natri thiếu vắng = (140 − natri đang xuất hiện trong ngày tiết thanh)(trọng lượng khung người bằng kilogam)(0,6) . Ví dụ, một người mắc bệnh nặng 70 kg, với tầm natri trong ngày tiết thanh đang là 120, sẽ có được ước lượng thiếu vắng natri là 840 m
Eq. Thể tích dung dịch nước muối dùng làm bổ sung, nhằm mục tiêu đưa nút natri tiết thanh trở lại trọn vẹn bình thường, rất có thể được đo lường và thống kê dễ dàng bằng phương pháp lấy ước lượng tổng natri thiếu hụt chia mang lại lượng natri trong (một đối chọi vị-ND) dung dịch nước muối dùng để làm thay thế bổ sung. (Dung dịch nước muối đẳng trương đựng 154 m
Eq/L natri, cùng dung dịch nước muối ưu trương 3% chứa 513 m
Eq/L natri). Mục đích của liệu pháp bổ sung cập nhật natri là thay thế tình trạng giảm-natri huyết với tốc độ chậm, tuy vậy đày đủ, nhằm tránh các triệu chứng của giảm-natri huyết.Nguy cơ tái phát u sau 5 năm là 5%.Tỷ lệ phẫu thuật u TLT bằng phương pháp nội soi ở Mỹ và những nước bắc Âu là 97%, ngơi nghỉ Pháp và Nhật bản là 70%.Các giải pháp ngoại khoa sửa chữa thay thế phẫu thuật cắt vứt tuyến chi phí liệt qua mặt đường niệu đạo (TURP)Các giải pháp ngoại khoa sửa chữa phẫu thuật cắt quăng quật tuyến tiền liệt qua dường niệu đạo (TURP) đã được thiết kế với để làm bớt mất máu, giảm thời gian bệnh nhân nằm viện, và sút hấp thu nước, trong khi vẫn lấy đi hoặc hủy diệt phần mô đường tiền liệt gây dong dỏng niệu đạo. Các biện pháp này có có: mổ xoang cắt bỏ tuyền chi phí liệt qua đường niệu đạo bởi bốc khá (vaporization TURP), cắt bỏ tuyền tiền liệt qua con đường niệu đạo lưỡng-cực (bipolar TURP), làm cất cánh hơi quang-chọn lọc tuyến tiền liệt (photoselective vaporization of the prostate), và tách bóc nhân bởi laser holmium (holmium laze enucleation).Điện-bốc hơi đường tiền liệt (electrovaporization of the prostate)Bốc hơi con đường tiền liệt bởi điện (hoặc làm bốc hơi tuyến đường tiền liệt qua con đường niệu đạo
Trode ) là kỹ thuật sử dụng một điện-cực là một trong thanh lăn (roller) hình trụ, có các gờ lồi (ridged) hoặc hố lõm (pitted), thay vì chưng quai dây sắt kẽm kim loại cắt-mô như ở những ống soi-cắt (resectoscope) chuẩn. Một chiếc điện tất cả mức tích điện rất cao, được chuyển vào điện-cực là thanh lăn hình trụ, để khi điện-cực xúc tiếp với mô của tuyến tiền liệt thì, có tác dụng bốc hơi trọn vẹn mô này. Cách thức bốc hơi bởi điện có ưu điểm là vắt máu kha khá tốt, ít gây nên chảy máu, cùng hấp thu dịch tưới rửa (fluid absorption) không nhiều hơn, so với mổ xoang cắt bỏ tuyến tiền liệt qua con đường niệu đạo (TURP) chuẩn.Các hiệu quả tổng thể của cách thức bốc hơi bằng điện cũng rất giống cùng với của mổ xoang cắt vứt tuyến tiền liệt qua mặt đường niệu đạo (TURP), tuy nhiên khi người bị bệnh tiểu nhân tiện thì tốc độ của cái tiểu tiện không thực sự tốt, và những triệu chứng kích mê thích (irritative symptoms) sau-phẫu thuật được báo cáo là hay xảy ra hơn. Bốc hơi bằng điện cần được triển khai tương đối chậm, với để hoàn toàn có thể được điều trị bằng cách thức này thì, size của đường tiền liệt có xu thế bị hạn chế, cùng vào lúc kết thúc của phương án thì lượng mô sót lại là quá không nhiều hoặc, không thể đủ, và để được gửi đi làm xét nghiệm giải phẫu bệnh. Tuy nhiên, hiện giờ đã có các điện cực làm bốc hơi/cắt (vaporization/resection elctrodes) cải tiến, bắt đầu được chế tạo, rất có thể mang lại thời cơ để điều trị những trường hợp tuyến tiền liệt phì đại phệ hơn, với vẫn giữ lại được đầy đủ lượng tế bào tuyến cần thiết để gửi đi làm xét nghiệm giải phẫu bệnh.Phẫu thuật cắt quăng quật tuyến tiền liệt qua đường niệu đạo lưỡng-cực (Bipolar TURP)Phẫu thuật cắt bỏ tuyến tiền liệt qua con đường niệu đạo lưỡng-cực (bipolar TURP) cũng chính là kỹ thuật giảm mô bằng điện-phẫu thuật (electrosurgical resection), nhưng năng lượng cắt tế bào được chuyển nhượng bàn giao bởi dòng điện lưỡng-cực (bipolar fashion), rộng là vày dòng năng lượng điện đơn-cực (straight monpolar current?) như vào phẫu thuật cắt tuyến tiền liệt qua con đường niệu đạo (TURP) truyền thống. Các dụng thay và kỹ thuật giảm tuyến tiền liệt qua con đường niệu đạo lưỡng cực (bipolar TURP) số đông đồng duy nhất giữa hai kiểu dáng phẫu thuật nội-soi này; ngoại trừ, trong kỹ thuật lưỡng-cực thì, đồ vật phát năng lượng điện là sản phẩm lưỡng-cực (bipolar electrical generator), và các ống soi-cắt (resectoscopes) cũng giống như các quai kim loại cắt-mô (loops) gần như đã được đổi mới một biện pháp đặc biệt. Khi đưa loại điện cắt-mô được gửi vào các điện-cực thì, vành plasma (plasma corona) hoặc trường ion-hóa (field of ionization) sẽ hình thành giữa hai điện-cực, đồng thời cắt đứt các cầu nối (bonds) giữa các phân tử của mô, và từ đó cắt theo đường ngang mô một phương pháp hiệu quả. Cơ hội khởi thủy, các quai dây sắt kẽm kim loại cắt-mô của hệ thống lưỡng-cực được sử dụng, là hai sợi dây kim loại đặt tuy vậy song cùng với nhau, và biện pháp nhau 2 mm; tuy vậy trong các quy mô (mẫu máy) hiện nay thì lại áp dụng chỉ một quai dây kim loại duy nhất, với phần nguội (electrical ground return) có thiết kế nằm ở ngay phía bên trong của chuôi cố hoặc cán (shaft) của quai dây sắt kẽm kim loại này.Với kỹ thuật cắt mô lưỡng-cực thì, những mô ngơi nghỉ cạnh vị trí giảm và ở sâu không nhiều bị tổn hại hơn, so với mổ xoang cắt vứt tuyến chi phí liệt qua mặt đường niệu đạo đơn-cực (monopolar TURP). Ưu điểm này còn có được là vì, trong phương thức lưỡng-cực (bipolar method) thì, năng lượng điện được truyền trực tiếp thân quai dây kim loại và cán hoặc chuôi nuốm (shaft) của nó nằm ở ở vào ống soi-cắt (resectoscope), trong lúc ở phương thức đơn-cực (monopolar method) thì, tích điện điện lại được truyền trường đoản cú điện rất là quai dây kim loại tới mô tế bào nước ngoài vi nhằm trở về đất (grounding pad: cực nguội). Điều này cũng phân tích và lý giải tại sao, với công cụ cắt lưỡng-cực thì, sau đó, mô hạt (granulation tissue) lại ra đời ít hơn. Rộng nữa, với phương thức lưỡng-cực thì, tế bào bị đốt cháy ít hơn (less charring tissue); như vậy, góp phẫu thuật viên rất có thể nhận định được rõ ràng bao phẫu thuật (surgical capsule) và những mốc (landmarks) giải phẫu khác.Về tổng thể, với bộ khí cụ lưỡng-cực thì, vậy máu rất có thể được nâng cao chút ít, tuy vậy động tác quét nhanh (rapid sweeping) quai dây kim loại với cái điện đông-mô (coagulating current) hay kém hiệu quả hơn, so với hệ thống đơn-cực (monopolar system). Nếu áp dụng dòng điện đông-mô trong technology lưỡng-cực thì, kỹ thuật thao tác làm việc cắt tế bào được yêu ước là phải tạo được sức ép trực tiếp lên những vị trí rã máu. Những mảnh nhỏ tuổi (chips) được giảm ra từ con đường tiền liệt đã sạch hơn, và các khiếm khuyết do làm đông-mô hoặc sấy thô (coagulation or desiccation defects) đang ít hơn; như vậy, cũng tạo cho xét nghiệm giải phẫu bệnh được đơn giản và dễ dàng hơn.Ưu điểm chủ yếu của phẫu thuật giảm tuyến tiền liệt qua mặt đường niệu đạo lưỡng-cực (bipolar TURP) là làm cho tăng độ an ninh cho bệnh nhân, cũng chính vì kỹ thuật này cần sử dụng dung dịch nước muối để tưới rửa, có thể chấp nhận được loại trừ được hội hội chứng cắt qua con đường niệu đạo (TUR syndrome) và tình trạng giảm-natri huyết vì chưng loãng máu. Chuyên môn này cũng chất nhận được cắt bỏ các tuyến tiền liệt có kích thước lớn, mà thời gian mổ thường xuyên cũng không trở nên hạn chế. Khi được thực hiện để cắt các khối u của bóng đái thì, cùng với bộ công cụ lưỡng-cực, nguy hại xảy ra bức xạ cơ bịt (obturator reflex) cũng giảm mạnh; vì chưng vì, hiệu ứng điện chỉ hạn chế ở nông, với còn bí quyết xa bất kỳ lớp mô hoặc rễ thần kinh nào sống sâu.Trong phẫu thuật với bộ cách thức lưỡng-cực thì, vận động của quai dây kim loại hơi chậm trễ hơn, so với luật pháp của phẫu thuật mổ xoang cắt quăng quật tuyến tiền liệt qua mặt đường niệu đạo (TURP) chuẩn; nhưng, kết quả cầm máu lại sở hữu phần giỏi hơn; trường đoản cú đó, tổng thời gian mổ của nhì phẫu thuật là gần như là nhau. Mức độ chảy máu tổng thể và toàn diện trong- và sau-phẫu thuật, thời gian nằm viện, và phần trăm xảy ra biến hội chứng muộn, về cơ bản, cũng đồng hóa giữa hai technology nói trên. Mặc dù nhiên cũng đều có các khó khăn sau đây: phải bao gồm một lắp thêm phát năng lượng điện lưỡng-cực (bipolar generator), các quai dây sắt kẽm kim loại được cách tân đặc biệt để áp dụng thì hơi mắc hơn, so với các điện-cực là quai dây kim loại trong phẫu thuật mổ xoang cắt bỏ tuyến chi phí liệt qua đường niệu đạo (TURP) chuẩn. Đặc biệt khi áp dụng bộ giải pháp lưỡng-cực thì, cần phải có một sản phẩm công nghệ làm ấm dịch tưới rửa, vày vì, nó đảm bảo bình yên cho dịch nhân, không phần đông nhờ tính năng ngăn ngừa hạ nhiệt độ cơ thể, vốn rất có thể xảy ra khi thực hiện phẫu thuật trong thời hạn dài, nhưng còn chính vì dung dịch nước muối nóng để tưới-rửa có công dụng làm sút thời gian chờ đón giữa chừng (lag time), và cho phép cắt tế bào được cấp tốc hơn.Bóc nhân tuyến tiền liệt bởi tia tia laze Holmium (Holmium enucleation of the prostate)Kỹ thuật tách bóc nhân tuyến tiền liệt bằng laser Holmium, sử dụng tích điện của tia laze holmium nhằm cắt-gọt đi (carve out) nhị thùy mặt của con đường này; kỹ thuật này chỉ nên phiên bản nội soi của phẫu thuật tách nhân mở. Khối mô được giảm ra, nói chung, thường quá rộng khó hoàn toàn có thể lấy ra phía bên ngoài được qua 1 ống soi-cắt (resectoscope); vày đó, lại bắt buộc đưa vào một trong những dụng nắm cắt tế bào thành những mảnh nhỏ dại (tissue morcellator). Bắt đầu đầu, khối mô được cắt-gọt ra nổi lềnh bềnh ngơi nghỉ trong bàng quang sẽ được bắt lấy, với dùng biện pháp cắt-nhỏ để giảm ra nhỏ hơn; trong những lúc cắt, yêu cầu tránh không để phép tắc cắt- nhỏ dại chạm vào thành của bàng quang. Cách thức này có thể chấp nhận được cầm máu tốt và để lại được đủ lượng mô để review mô bệnh học. Mặc dù nhiên, thứ hạng can thiệp này về khía cạnh kỹ thuật là hết sức thách thức, và cực kỳ tốn thời gian.Theo các báo cáo so sánh giữa những kỹ thuật cắt vứt tuyến tiền liệt khác nhau nói trên, vì chưng Van Melick với cs., Eaton và Francis, với Gilling và cs. Giới thiệu thì, toàn bộ các kỹ thuật này đều đem đến các cải thiện, cơ mà đại để là, tương đương với phẫu thuật cắt quăng quật tuyến tiền liệt qua đường niệu đạo (TURP) chuẩn về các mặt: tác dụng tiểu luôn tiện (urodynamics), số điểm theo thang review triệu hội chứng (symptom score), và các thông số đo lưu lượng nước tiểu (uroflowmetry parameters), trong khoảng ít tốt nhất 7 năm.Noble cùng cs. Cũng đã so sánh những kỹ thuật nói trên trong một nghiên cứu ngẫu nhiên gồm đối triệu chứng theo một quan tiền điểm kinh tế tài chính chặt chẽ. Các tác giả này tóm lại rằng, những liệu pháp tia laze phi-tiếp xúc (noncontact laze therapies) có xu thế là những lựa lựa chọn điều trị y khoa ngoại tốn tổn phí nhất, trong những lúc phẫu thuật cắt vứt tuyến tiền liệt qua con đường niệu đạo (TURP) là phương án có hiệu quả-kinh tế (cost-effective) nhất.5.3.3. Phương pháp phẫu thuật qua con đường trên• Chỉ định so với u to > 50g, ( theo tài liệu khác > 75g).• đầy đủ u phì đại gồm phối hợp với các bệnh án khác: túi quá bàng quang, sỏi, hoặc sinh hoạt những người bị bệnh không đặt được trang bị nội soi…• Hai phương pháp mổ được thực hiện là :• phương thức Millin – mổ xoang sau xương mu: mổ xoang này được Terrence Millin thực hiện lần trước tiên vào năm 1945Các bước phẫu thuật:• Rạch da đường trắng giữa bên dưới rốn• bộc lộ mặt trước bóng đái và TLT• Khâu cầm và không để mất máu , mở khía cạnh trước TLT• tách tổ chức phì đại TLT, cầm máu cổ BQ• Đặt sonde 3 chạc NĐ, khâu lại chỗ mở TLT.• phương thức Hryntchak – mổ xoang qua bàng quang.• Mở vào BQ để tách bóc tổ chức phì đại TLT• Đặt sonde NĐ và dẫn lưu lại BQ5.4. Các cách thức khácCắt nội soi với đường rạch tự cổ bóng đái tới ụ núi. Trong trường hợp người mắc bệnh trẻ tuổi u phì đại nhỏ. Mặc dù những cách thức này chưa được coi là phương thức chuẩn vì nó không mang đến hiệu quả chắc chắn rằng và triệt để.• nong niệu đạo TLT bởi bóng.• phương thức điều trị bằng nhiệt.• thực hiện laser.• Đặt các dụng nuốm nòng vào niệu đạo TLT.5.5. Điều trị trợ thì thời• vào trường hợp người mắc bệnh bí tiểu cấp tính: buộc phải đặt ống thông niệu đạo hoặc dẫn lưu bóng đái quang cung cấp cứu còn nếu như không đặt được ống thông niệu đạo.• người bệnh suy thận: hai thận ứ đọng nước do ùn tắc cổ bàng quang, bắt buộc dẫn lưu bọng đái để điều trị suy thận.
VI. Chăm lo – quan sát và theo dõi sau mổ.6.1. Chăm sóc theo dõi chungSau khi vừa trải qua cuộc phẫu thuật u xơ tiền liệt tuyến đường thì người nhà đất của người bị bệnh cần để ý tới sức khỏe của tín đồ bệnh nhằm mục đích có khả năng bảo đảm được cuộc giải phẫu chuyển lại các hiệu quả tốt, tránh một số trong những biến bệnh nghiêm trọng có thể xảy ra, & cung ứng cho việc phục hồi được cấp tốc hơn.• Khi siêng chút tín đồ bệnh thì nên cần cho họ thời gian nghỉ ngời, chớ để người bị bệnh buộc phải làm một số việc nặng trĩu nhọc, cần giảm bớt đi lại, 1 số hoạt động mạnh nhằm giữ cho vết thương không biến thành tổn thương, bị nhiễm trùng.• tín đồ nhà cần phải cung cấp người bệnh luôn giữ được dọn dẹp và sắp xếp nhằm tránh nhiễm trùng xảy ra, cần được thay băng thường xuyên xuyên cho tất cả những người bệnh.6.2 chăm sóc đặc biệt6.2.1. Rửa bàng quang liên tụcSau mổ bóc tách u phì đại TLT hoặc giảm u qua nội soi đều bắt buộc rửa bóng đái liên tục. Mục đích tránh máu viên trong BQ và tắc ống dẫn lưu lại BQ.Nước cọ thông hay được sử dụng HTM 0,9% hoặc nước cất. Vận tốc dịch vào tuỳ thuộc vận tốc chẩy máu, nếu như dịch ra có mầu hồng nhạt là được. Dịch rửa đề nghị theo dõi liên tục, chỉ cần kết thúc rửa vài phút rất có thể gây máu viên và tắc sonde BQ. Thời gian rửa tuỳ ở trong vào sự chẩy máu. Thường thì chẩy máu các trong 24 giờ đầu, gần như ngày sau ít hơn và khoảng tầm 3-4 ngày tiếp theo nước tiểu trong. Nếu máu chẩy những có nguy cơ tắc sonde BQ yêu cầu bơm rửa BQ lấy máu cục.6.2.2. Những biến hội chứng khácNhiễm trùng máu sau mổ: biểu thị Bn sốt lạnh lẽo run, huyết áp tụt Hội chứng nội soi: TUR Syndrome (2%). Hội triệu chứng nội soi là 1 biếnchứng vày tái hấp thu nước cọ trong quá trình cắt nội soi TLT. Những nghiên cứu cho thấy lượng nước hập thu vào trong khung người mỗi phút là 20ml. Lượng nước hấp thu trong tiếng đầu là 1000ml-1200ml. 1/3 số nước này hấp thụ trực tiếp qua mặt đường tĩnh mạch. Vị nước hấp phụ vào vào lóng mạch gây nên tình trạng hạ mãng cầu máu, tạo phù tổ chức. Hậu quả là phù phổi, phù não, hôn mê, trụy tim mạch, chảy máu, suy thận cấp cho và sốc.Hội triệu chứng nội soi xẩy ra khi lượng Na máu bên dưới 125 m
Eq.Điều trị căn bạn dạng là buộc phải nâng nồng độ na máu. Lượng mãng cầu máu cần bù được xem theo công thức: Na+ = (140 – độ đậm đặc Na hiện nay có) x 0,6 x trọng lượng cơ thể. 1 lít Na
Cl 9‰ cất 154 m
Eq, 1 lít Na
Cl 3% chứa 815 m
Eq Na. Đồng thời áp dụng thuốc lợi tiểu nhằm tăng thải trừ nước và chống suy thận.Chỉ định rút sonde niệu đạo sau phẫu thuật tuỳ thuộc phẫu thuật mổ xoang viên.Đối với phẫu thuật nội soi thường sau 3-4 ngày. Đối cùng với mổ mặt đường trên sau 7-10 ngày. Khi rút sonde thường cho dịch rửa vào đầy BQ trước lúc rút. Sau khi rút sonde, mang đến Bn tè đặt lại sonde tè đo lượng nước tiểu cặn cùng cấy vi trùng nước tiểu.6.2.3. Biễn triệu chứng muộnTỷ lệ chết : vô cùng thấp, thường liên quan đến các tai phát triển thành của chuyên môn mổ.Chảy tiết sau mổ :Chảy máu ngay mau chóng sau mổ thường ít lúc xảy ra. Đôi khi bao gồm chảy ngày tiết trong mổ.Chảy tiết muộn 10-20 ngày. Hay xẩy ra sau mổ giảm u nội soi vì chưng bong những sẹo cầm và không để mất máu sau mổ nội soi. Đa số tự cầm, song khi đòi hỏi đặt sonde bọng đái hút máu cục.Đái nặng nề sau mổ :* sớm : Thường liên quan đến viêm, phù nề cổ bàng quang thỉnh thoảng do chuyên môn mổ. độc nhất là mổ nội soi rất có thể cắt không hết u, cần phải can thiệp lại.* Muộn : Xơ cứng, viêm dính xơ ổ TLT – -> can thiệp lại.Hẹp niệu đạo sau mổ : nống hoặc giảm trong niệu đạo .• Trước gần như trường thích hợp đái cực nhọc sau mổ cần được cảnh giác K TLT.• tiếp tục tái phát u sau 7-15 năm (7- 15%).Đái rỉ sau mổ :Chỉ nói tè rỉ thực thụ lúc nó vĩnh cửu sau mổ những tháng (>6 tháng). Lý do do có tác dụng phá huỷ khối hệ thống cơ thắt vân niệu đạo. Cực kỳ ít xảy ra, Thường gặp gỡ sau phẫu thuật nội soi.Điều trị :Đặt cơ thắt nhân tạo.Nhiễm trùng sau mổ :Viêm mồng tinh hoàn.Viêm tắc tĩnh mạch máu – nhồi tiết phổi :Điều trị y khoa ngoại u phì đại ôn hòa trở nên đơn giản dễ dàng và hiệu quả tốt, người bệnh nằm viện 5-10 ngày.Tài liệu tham khảo : 1. Triệu bệnh học y khoa ngoại . Công ty XB Y học 2000.2. Ngoai khoa các đại lý Nhà XB Y học tập 2000.3. Căn bệnh học tiết niệu bên XB Y học tập 2003.4. Henry Gray (1821–1865). Anatomy of the Human Body5. Prostate Hyperplasia, Benign. Last Updated: November 18, 2010









