THÔNG TƯ lí giải phòng, chẩn đoán cùng xử trí bội nghịch vệ
Căn cứ hình thức khám bệnh, chữa bệnh dịch năm 2009,
Căn cứ Nghị định số 75/2017/NĐ-CP ngày 20 tháng 6 năm 2017 của chính phủ quy định chức năng, nhiệm vụ, quyền lợi và tổ chức cơ cấu tổ chức của cục Y tế;
Theo ý kiến đề nghị của cục trưởng Cục quản lý Khám, chữa trị bệnh,
Bộ trưởng bộ Y tế ban hành Thông tư Hướng dẫn phòng, chẩn đoán cùng xử trí phản vệ. Bạn đang xem: Sốc phản vệ bộ y tế
Điều 1. Phạm vi kiểm soát và điều chỉnh và đối tượng người dùng áp dụng
Thông bốn này gợi ý về phòng, chẩn đoán cùng xử trí bội phản vệ.Thông tứ này áp dụng so với cơ sở đi khám bệnh, chữa trị bệnh, tín đồ hành nghề xét nghiệm bệnh, chữa bệnh và cơ quan, tổ chức, cá thể có liên quan.Điều 2. Lý giải từ ngữ
Phản vệ là 1 trong phản ứng dị ứng, có thể xuất hiện tại ngay lập tức từ vài giây, vài ba phút đến một vài giờ sau khi khung hình tiếp xúc với dị nguyên tạo ra các bệnh cảnh lâm sàng không giống nhau, hoàn toàn có thể nghiêm trọng dẫn mang lại tử vong nhanh chóng.Dị nguyên là nhân tố lạ khi tiếp xúc có tác dụng gây phản nghịch ứng dị ứng cho cơ thể, bao gồm thức ăn, dung dịch và những yếu tố khác.Sốc làm phản vệ là mức độ nặng tuyệt nhất của bội phản vệ do đột ngột giãn toàn thể hệ thống mạch và teo thắt truất phế quản hoàn toàn có thể gây tử vong trong tầm một vài ba phút.Điều 3. Ban hành kèm theo Thông bốn này các hướng dẫn phòng, chẩn đoán và xử trí bội nghịch vệ sau đây
Hướng dẫn chẩn đoán bội nghịch vệ tại Phụ lục I.Hướng dẫn chẩn đoán mức độ bội nghịch vệ tại Phụ lục II.Hướng dẫn xử trí cấp cứu làm phản vệ trên Phụ lục III.Hướng dẫn xử trí làm phản vệ trong một số trường hợp đặc trưng tại Phụ lục IV.Hộp thuốc cấp cứu phản bội vệ và trang thiết bị y tế tại Phụ lục V.Hướng dẫn khai quật tiền sử không phù hợp tại Phụ lục VI.Mẫu thẻ theo dõi không phù hợp tại Phụ lục VII.Hướng dẫn chỉ định làm chạy thử da tại Phụ lục VIII.Quy trình kỹ thuật chạy thử da trên Phụ lục IX.Sơ thiết bị chẩn đoán và xử trí bội phản vệ trên Phụ lục X.Điều 4. Nguyên tắc dự trữ phản vệ
Cơ sở xét nghiệm bệnh, chữa bệnh, bác bỏ sĩ, nhân viên cấp dưới y tế phải bảo đảm các nguyên tắc dự phòng phản vệ sau đây:
1. Hướng đẫn đường dùng thuốc cân xứng nhất, chỉ tiêm lúc không sử dụng được đường cần sử dụng khác.
2. Không hẳn thử làm phản ứng cho tất cả thuốc trừ trường hợp bao gồm chỉ định của bác sĩ theo điều khoản tại Phụ lục VIII phát hành kèm theo Thông bốn này.
3. Ko được kê đơn thuốc, chỉ định sử dụng thuốc hoặc dị nguyên đã biết rõ gây bội phản vệ cho những người bệnh.
Trường hợp không tồn tại thuốc nạm thế phù hợp mà nên dùng thuốc hoặc dị nguyên làm nên phản vệ cho những người bệnh cần hội chẩn siêng khoa dị ứng-miễn dịch lâm sàng hoặc do bác bỏ sĩ đã được tập huấn về phòng, chẩn đoán với xử trí bội nghịch vệ để thống nhất chỉ định và phải được sự đồng ý bằng văn bạn dạng của người bệnh hoặc thay mặt hợp pháp của tín đồ bệnh.
Việc thử làm phản ứng trên bạn bệnh với dung dịch hoặc dị nguyên đã từng tạo ra dị ứng cho những người bệnh đề nghị được tiến hành tại siêng khoa dị ứng-miễn dịch lâm sàng hoặc do các bác sĩ đã có tập huấn về phòng, chẩn đoán và xử trí bội nghịch vệ thực hiện.
4. Tất cả trường vừa lòng phản vệ nên được report về Trung tâm đất nước về tin tức Thuốc với Theo dõi bội phản ứng ăn hại của dung dịch hoặc Trung tâm quanh vùng Thành phố sài gòn về tin tức Thuốc và Theo dõi bội phản ứng có hại của thuốc theo mẫu report phản ứng bất lợi của thuốc hiện tại hành theo khí cụ tại Phụ lục V phát hành kèm theo Thông bốn 22/2011/TT-BYT ngày 10 tháng 6 năm 2011 của cục trưởng bộ Y tế về quy định tổ chức triển khai và buổi giao lưu của khoa Dược dịch viện.
6. Khi đã xác minh được dung dịch hoặc dị nguyên khiến phản vệ, bác bỏ sĩ, nhân viên y tế cần cấp cho người bệnh thẻ theo dõi không thích hợp ghi rõ tên thuốc hoặc dị nguyên tạo dị ứng theo hướng dẫn tại Phụ lục VII ban hành kèm theo Thông bốn này, phân tích và lý giải kỹ và nhắc bạn bệnh đưa tin này cho chưng sĩ, nhân viên y tế mỗi một khi khám bệnh, chữa trị bệnh.
Điều 5. Chuẩn chỉnh bị, dự trữ cấp cứu phản vệ
Adrenalin là dung dịch thiết yếu, quan trọng đặc biệt hàng đầu, sẵn bao gồm để áp dụng cấp cứu vãn phản vệ.Nơi có thực hiện thuốc, xe cộ tiêm yêu cầu được vật dụng và sẵn sàng chuẩn bị hộp thuốc cấp cho cứu phản bội vệ. Thành phần hộp thuốc cấp cứu phản vệ theo công cụ tại mục I Phụ lục V phát hành kèm theo Thông bốn này.Cơ sở khám bệnh, chữa bệnh phải bao gồm hộp thuốc cấp cứu phản nghịch vệ với trang lắp thêm y tế theo nguyên lý tại mục II Phụ lục V phát hành kèm theo Thông tư này.Bác sĩ, nhân viên cấp dưới y tế phải nắm vững kiến thức và thực hành thực tế được cấp cho cứu phản vệ theo phác đồ. .Trên các phương một thể giao thông công cộng máy bay, tàu thuỷ, tàu hoả, cần trang bị hộp thuốc cấp cho cứu làm phản vệ theo phía dẫn tại mục I Phụ lục V phát hành kèm theo Thông tư này.Điều 6. Xử trí phản nghịch vệ
Adrenalin là thuốc quan lại trọng số 1 để tiêm bắp ngay cho người bị bội phản vệ khi được chẩn đoán làm phản vệ tự độ II trở lên.Bác sĩ, y sỹ, điều chăm sóc viên, hộ sinh viên, nghệ thuật viên buộc phải xử trí cấp cho cứu làm phản vệ theo cách thức tại Phụ lục III, Phụ lục IV phát hành kèm theo Thông bốn này.Đối với người dân có tiền sử phản nghịch vệ gồm sẵn adrenalin sở hữu theo bạn thì người bệnh hoặc người khác không phải là nhân viên cấp dưới y tế được phép thực hiện thuốc vào trường hợp cần thiết để tiêm bắp cung cấp cứu khi không có nhân viên y tế.Điều 7. Hiệu lực thực thi hiện hành thi hành
Thông tư này có hiệu lực từ ngày 15 tháng 02 năm 2018.Thông bốn số 08/1999/TT-BYT ngày 4 mon 5 năm 1999 của cục trưởng cỗ Y tế về hướng dẫn chống và cấp cứu sốc bội phản vệ không còn hiệu lực tính từ lúc ngày Thông tư này có hiệu lực thi hành.Điều 8. Điều khoản tham chiếu
Trong ngôi trường hợp những văn phiên bản quy phi pháp luật và các quy định được viện dẫn vào Thông tư này còn có sự cụ đổi, bổ sung hoặc sửa chữa thì áp dụng theo văn bản quy phạm pháp luật, luật mới.
Điều 9. Trọng trách thi hành
1. Trách nhiệm của người đứng đầu, tín đồ phụ trách trình độ của cửa hàng khám bệnh, trị bệnh:
a) Tổ chức triển khai nghiêm Thông bốn này tại đại lý khám, chữa bệnh.b) ban hành hướng dẫn, quy chế, quy trình rõ ràng để áp dụng tại đại lý khám bệnh, chữa bệnh dịch trên cơ sở hướng dẫn của Thông bốn này.c) Đào tạo, tập huấn, thông dụng Thông tư này cho tất cả những người hành nghề, nhân viên y tế thuộc cửa hàng khám, chữa bệnh quản lý.2. Cục trưởng Cục quản lý Khám, chữa bệnh chịu trách nhiệm tổ chức triển khai, kiểm tra, đánh giá việc tiến hành Thông tư này.
3. Chánh văn phòng và công sở Bộ, Chánh điều tra Bộ, Tổng cục trưởng, Vụ trưởng, viên trưởng thuộc bộ Y tế, người có quyền lực cao Sở Y tế các tỉnh, thành phố trực nằm trong Trung ương, thủ trưởng Y tế Bộ, ngành, cơ quan tổ chức, cá nhân có liên quan chịu trách nhiệm triển khai Thông tư này.
Trong quá trình thực hiện, nếu có khó khăn, vướng mắc, đề nghị những đơn vị, địa phương phản ảnh kịp thời về Cục cai quản Khám, chữa bệnh, cỗ Y tế để được hướng dẫn, để ý và giải quyết./.
PHỤ LỤC I: HƯỚNG DẪN CHẨN ĐOÁN PHẢN VỆ
I. Chẩn đoán phản bội vệ:
1. Triệu chứng gợi nhắc
Nghĩ cho phản vệ khi lộ diện ít tuyệt nhất một trong những triệu hội chứng sau:
Mày đay, phù mạch nhanh.Khó thở, tức ngực, thở rít.Đau bụng hoặc nôn.Tụt áp suất máu hoặc ngất.Rối loàn ý thức.2. Các bệnh cảnh lâm sàng:
1. Căn bệnh cảnh lâm sàng 1: những triệu chứng xuất hiện thêm trong vài ba giây đến vài giờ ở da, niêm mạc (mày đay, phù mạch, ngứa...) và tất cả ít nhất một trong những 2 triệu triệu chứng sau:
Các triệu hội chứng hô hấp (khó thở, thở rít, ran rít).Tụt áp suất máu (HA) hay những hậu quả của tụt HA (rối loạn ý thức, đại tiện, đi tiểu không tự chủ...).2. Bệnh dịch cảnh lâm sàng 2: Ít tuyệt nhất 2 vào 4 triệu chứng sau lộ diện trong vài giây cho vài giờ sau khi người căn bệnh tiếp xúc với nguyên tố nghi ngờ:
Biểu hiện nay ở da, niêm mạc: mi đay, phù mạch, ngứa.Các triệu chứng hô hấp (khó thở, thở rít, ran rít).Tụt huyết áp hoặc các hậu quả của tụt áp suất máu (rối loàn ý thức, đại tiện, tiểu tiện không từ bỏ chủ...).Các triệu hội chứng tiêu hóa (nôn, sôi bụng ...).3. Dịch cảnh lâm sàng 3: Tụt tiết áp xuất hiện trong vài ba giây mang lại vài giờ sau khi tiếp xúc với yếu hèn tố ngờ vực mà bạn bệnh đã có lần bị dị ứng:
Trẻ em: giảm tối thiểu 30% tiết áp trọng điểm thu (HA tối đa) hoặc tụt tiết áp trung ương thu so với tuổi (huyết áp trọng điểm thuNgười lớn: máu áp trọng điểm thu
II. Chẩn đoán phân biệt
Các trường hợp sốc: sốc tim, sốc giảm thể tích, sốc nhiễm khuẩn.Tai phát triển thành mạch máu não.Các vì sao đường hô hấp: COPD, cơn hen phế quản, nghẹt thở thanh cai quản (do dị vật, viêm).Các bệnh án ở da: mi đay, phù mạch.Các bệnh tật nội tiết: cơn sốt giáp trạng, hội chứng carcinoid, hạ con đường máu.Các ngộ độc: rượu, opiat, histamin./.Phụ lục II: HƯỚNG DẪN CHẨN ĐOÁN MỨC ĐỘ PHẢN VỆ
Phản vệ được chia thành 4 cường độ như sau: (lưu ý nút độ bội nghịch vệ rất có thể nặng lên rất nhanh và không tuân theo tuần tự)
1. Vơi (độ I): Chỉ có các triệu hội chứng da, tổ chức triển khai dưới da và niêm mạc như mày đay, ngứa, phù mạch.
2. Nặng (độ II): tất cả từ 2 biểu hiện ở những cơ quan:
Mày đay, phù mạch lộ diện nhanh.Khó thở nhanh nông, tức ngực, khàn tiếng, tan nước mũi.Đau bụng, nôn, ỉa chảy.Huyết áp chưa tụt hoặc tăng, nhịp tim cấp tốc hoặc loạn nhịp.3. Trầm trọng (độ III): bộc lộ ở những cơ quan với mức độ nặng hơn hoàn toàn như sau:
Đường thở: giờ rít thanh quản, phù thanh quản.Thở: thở nhanh, khò khè, tím tái, náo loạn nhịp thở.Rối loạn ý thức: vật vã, hôn mê, teo giật, náo loạn cơ tròn.Tuần hoàn: sốc, mạch nhanh nhỏ, tụt huyết áp.4. Kết thúc tuần trả (độ IV): biểu thị ngừng hô hấp, dứt tuần hoàn./.
Phụ lục III. HƯỚNG DẪN XỬ TRÍ CẤP CỨU PHẢN VỆ
I. Vẻ ngoài chung
Tất cả trường vừa lòng phản vệ cần được phát hiện sớm, xử trí khẩn cấp, đúng lúc ngay tại vị trí và theo dõi thường xuyên ít nhất trong vòng 24 giờ.Bác sĩ, điều dưỡng, bà đỡ viên, nghệ thuật viên, nhân viên cấp dưới y tế khác bắt buộc xử trí ban sơ cấp cứu vớt phản vệ.Adrenalin là thuốc thiết yếu, quan trọng bậc nhất cứu sống người bệnh bị bội nghịch vệ, phải được tiêm bắp ngay trong khi chẩn đoán phản vệ trường đoản cú độ II trở lên.Ngoài giải đáp này, đối với một số trường hợp quan trọng đặc biệt còn đề nghị xử trí theo hướng dẫn tại Phụ lục IV ban hành kèm theo Thông bốn này.II. Xử trí phản vệ vơi (độ I): không phù hợp nhưng có thể chuyển thành nặng nề hoặc nguy kịch
Sử dụng dung dịch methylprednisolon hoặc diphenhydramin uống hoặc tiêm tùy tình trạng fan bệnh.Tiếp tục theo dõi ít nhất 24 giờ nhằm xử trí kịp thời.III. Phác thứ xử trí cấp cho cứu bội phản vệ nấc nặng với nguy kịch (độ II, III)
Phản vệ độ II hoàn toàn có thể nhanh chóng chuyển sang độ III, độ IV. Vày vậy, đề xuất khẩn trương, xử trí bên cạnh đó theo diễn biến bệnh:
Ngừng ngay lập tức tiếp xúc với dung dịch hoặc dị nguyên (nếu có).Tiêm hoặc truyền adrenalin (theo mục IV bên dưới đây).Cho bạn bệnh nằm tại vị trí chỗ, đầu thấp, nghiêng trái nếu có nôn.Thở ô xy: fan lớn 6-10l/phút, trẻ nhỏ 2-41/phút qua khía cạnh nạ hở.Đánh giá triệu chứng hô hấp, tuần hoàn, ý thức với các biểu lộ ở da, niêm mạc của fan bệnh.Ép tim không tính lồng ngực với bóp bóng (nếu xong xuôi hô hấp, tuần hoàn).Đặt sinh khí quản hoặc mở khí quản cấp cứu (nếu không thở được thanh quản).Thiết lập con đường truyền adrenalin tĩnh mạch máu với dây truyền thông thường nhưng lại kim tiêm lớn (cỡ 14 hoặc 16G) hoặc để catheter tĩnh mạch và một đường truyền tĩnh mạch máy hai để truyền dịch nhanh (theo mục IV bên dưới đây).Hội ý với những đồng nghiệp, tập trung xử lý, báo cáo cấp trên, hội chẩn với chưng sĩ siêng khoa cung cấp cứu, hồi sức và/hoặc chăm khoa không thích hợp (nếu có).IV. Phác hoạ đồ sử dụng adrenalin với truyền dịch
Mục tiêu: nâng và bảo trì ổn định HA buổi tối đa của tín đồ lớn lên > 90mm
Hg, trẻ em > 70mm
Hg và không hề các tín hiệu về thở như thở rít, khó thở; tín hiệu về hấp thụ như mửa mửa, ỉa chảy.
1. Thuốc adrenalin 1mg = 1ml = 1 ống, tiêm bắp:
Trẻ sơ sinh hoặc trẻ con Trẻ khoảng chừng 10 kg: 0,25ml (tương đương 1/4 ống).Trẻ khoảng chừng 20 kg: 0,3ml (tương đương 1/3 ống).Trẻ > 30kg: 0,5ml (tương đương 1/2 ống).Người lớn: 0,5-1ml (tương đương một nửa - 1 ống).2. Theo dõi huyết áp 3-5 phút/lần.
3. Tiêm đề cập lại adrenalin liều như khoản 1 mục IV 3-5 phút/lần cho đến khi huyết áp và mạch ổn định.
Xem thêm: Cấu tạo jack 3.5 4 ngấn - hướng dẫn đấu dây jack 3
4. Nếu mạch ko bắt được và huyết áp không đo được, những dấu hiệu hộ hấp với tiêu hóa nặng nề lên sau 2-3 lần tiêm bắp như khoản 1 mục IV hoặc có nguy cơ xong xuôi tuần trả phải:
a) Nếu chưa xuất hiện đường truyền tĩnh mạch: Tiêm tĩnh mạch chậm rãi dung dịch adrenalin 1/10.000 (1 ống adrenalin 1mg trộn với 9ml nước đựng = pha loãng 1/10). Liều adrenalin tiêm tĩnh mạch đủng đỉnh trong cung cấp cứu làm phản vệ chỉ bằng 1/10 liều adrenalin tiêm tĩnh mạch máu trong cung cấp cứu ngừng tuần hoàn. Liều dùng:
Người lớn: 0,5-1ml (dung dịch pha loãng 1/10.000=50-100ug) tiêm vào 1-3 phút, sau 3 phút có thể tiêm tiếp lần 2 hoặc lần 3 trường hợp mạch và huyết áp chưa lên. đưa ngay quý phái truyền tĩnh mạch tiếp tục khi đã thiết lập cấu hình được mặt đường truyền.Trẻ em: Không áp dụng tiêm tĩnh mạch chậm.b) nếu đã tất cả đường truyền tĩnh mạch, truyền tĩnh mạch tiếp tục adrenalin (pha adrenalin với hỗn hợp natriclorid 0,9%) cho người bệnh kém đáp ứng với adrenalin tiêm bắp và được truyền đầy đủ dịch. Bước đầu bằng liều 0,1ug/kg/phút, cứ 3-5 phút kiểm soát và điều chỉnh liều adrenalin tùy theo đáp ứng của bạn bệnh.
c) Đồng thời với bài toán dùng adrenalin truyền tĩnh mạch liên tục, truyền nhanh dung dịch natriclorid 0,9% 1.000ml-2.000ml ở tín đồ lớn, 10-20ml/kg trong 1020 phút ngơi nghỉ trẻ em có thể nhắc lại nếu bắt buộc thiết.
5. Lúc đã bao gồm đường truyền tĩnh mạch adrenalin cùng với liều bảo trì huyết áp định hình thì rất có thể theo dõi mạch và huyết áp 1 giờ/lần đến 24 giờ.
Bảng tìm hiểu thêm cách trộn loãng adrenalin với hỗn hợp Na
Cl 0,9% và vận tốc truyền tĩnh mạch máu chậm
01 ống adrenalin 1mg trộn với 250ml Na
Cl 0,9% (như vậy 1ml hỗn hợp pha loãng gồm 4ug adrenalin)
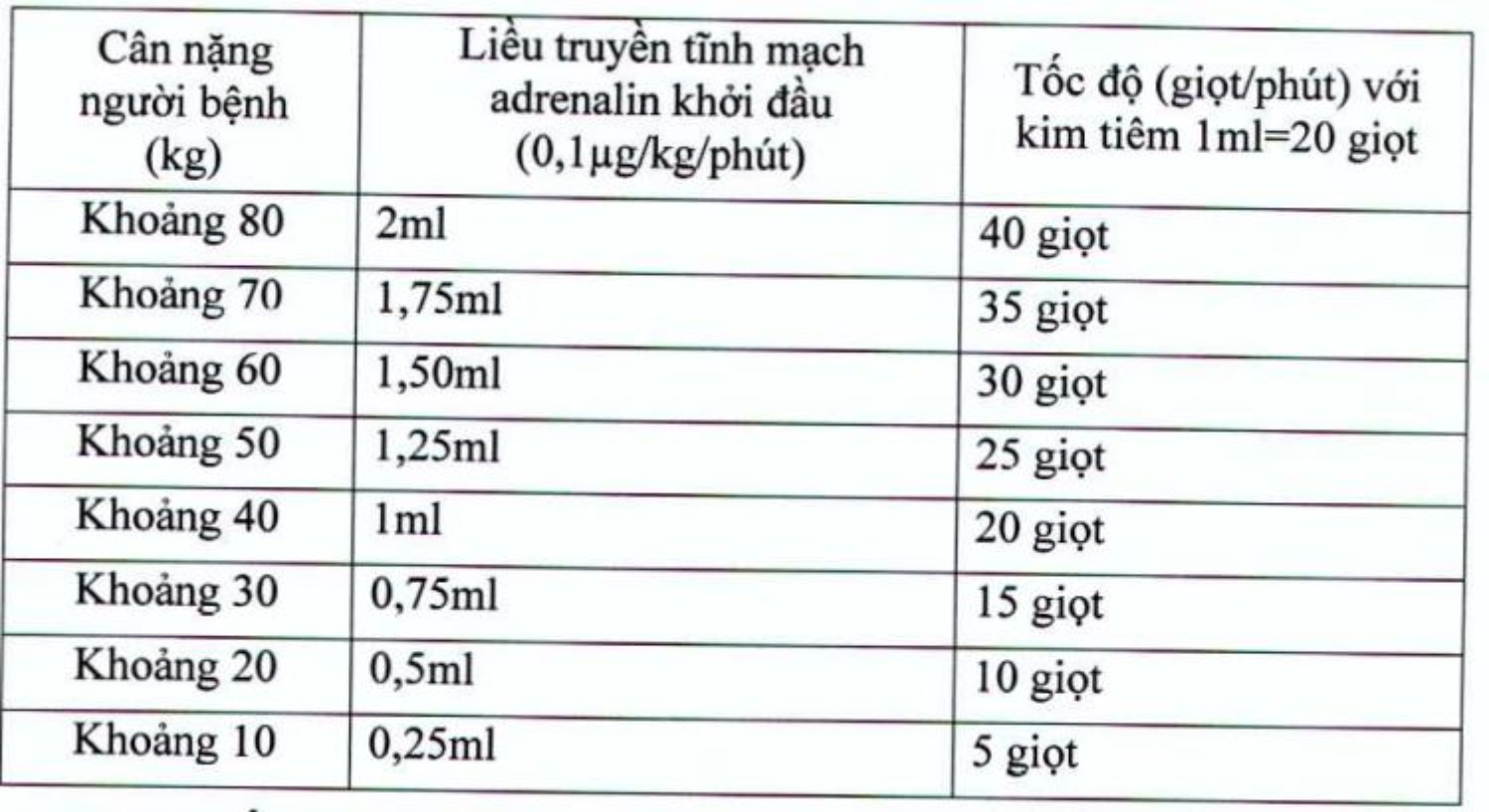
V. Xử trí tiếp theo
1. Cung ứng hô hấp, tuần hoàn: Tuỳ mức độ suy tuần hoàn, hô hấp có thể sử dụng một hoặc các biện pháp sau đây:
Thở oxy qua mặt nạ: 6-10 lít/phút cho những người lớn, 2-4 lít/phút làm việc trẻ em,Bóp nhẵn AMBU tất cả oxy,Đặt ống nội khí quản thông khí nhân tạo có ô xy ví như thở rít tăng lên không đáp ứng nhu cầu với adrenalin,Mở khí quản nếu tất cả phù thanh môn-hạ họng không có được nội khí quản,Truyền tĩnh mạch chậm: aminophyllin 1mg/kg/giờ hoặc salbutamol 0,1ug/kg/phút hoặc terbutalin 0,1kg/kg/phút (tốt duy nhất là qua bơm tiêm năng lượng điện hoặc đồ vật truyền dịch),Có thể thay thế sửa chữa aminophyllin bằng salbutamol 5mg khí dung qua mặt nạ hoặc phun họng salbutamol 100ug fan lớn 2-4 nhát/lần, trẻ em 2 nhát/lần, 4-6 lần trong ngày.2. Nếu không nâng được huyết áp theo kim chỉ nam sau khi vẫn truyền đủ dịch với adrenalin, có thể truyền thêm dung dịch keo (huyết tương, albumin hoặc ngẫu nhiên dung dịch cao phân tử làm sao sẵn có).
3. Thuốc khác:
Methylprednisolon 1-2mg/kg ở bạn lớn, về tối đa 50mg ở trẻ nhỏ hoặc hydrocortison 200mg ở người lớn, buổi tối đa 100mg ngơi nghỉ trẻ em, tiêm tĩnh mạch (có thể tiêm bắp ở con đường cơ sở).Kháng histamin H1 như diphenhydramin tiêm bắp hoặc tĩnh mạch: người lớn 25-50mg và trẻ nhỏ 10-25mg.Kháng histamin H2 như ranitidin: ở fan lớn 50mg, ở trẻ em 1mg/kg pha trong 20ml Dextrose 5% tiêm tĩnh mạch máu trong 5 phút.Glucagon: sử dụng trong những trường phù hợp tụt huyết áp cùng nhịp chậm trễ không đáp ứng nhu cầu với adrenalin. Liều dùng: fan lớn 1-5mg tiêm tĩnh mạch máu trong 5 phút, trẻ em 20-30kg/kg, về tối đa 1mg, sau đó bảo trì truyền tĩnh mạch máu 5-15ug/phút tuỳ theo đáp ứng lâm sàng. đảm bảo đường thở xuất sắc vì glucagon thường gây nôn.Có thể kết hợp thêm các thuốc vận mạch khác: dopamin, dobutamin, noradrenalin truyền tĩnh mạch máu khi fan bệnh bao gồm sốc nặng đã làm được truyền đủ dịch với adrenalin nhưng mà huyết áp không lên.VI. Theo dõi
Trong giai đoạn cấp: theo dõi mạch, ngày tiết áp, nhịp thở, SpO2 với trị giác 3-5 phút/lần cho tới khi ổn định định.Trong giai đoạn ổn định: theo dõi và quan sát mạch, ngày tiết áp, nhịp thở, Sp
O2 cùng trị giác mỗi 1-2 giờ đồng hồ trong tối thiểu 24 giờ tiếp theo.Tất cả các người bệnh phản vệ rất cần được theo dõi ở cơ sở khám bệnh, chữa dịch đến tối thiểu 24 giờ sau thời điểm huyết áp đã bất biến và để phòng phản nghịch vệ trộn 2.Ngừng cấp cho cứu: nếu sau thời điểm cấp cứu dứt tuần hoàn tích cực và lành mạnh không kết quả./.
Phụ lục IV HƯỚNG DẪN XỬ TRÍ PHẢN VỆ vào MỘT SỐ TRƯỜNG HỢP ĐẶC BIỆT
I. Làm phản vệ trên đối tượng người tiêu dùng sử dụng thuốc sệt biệt
1. Bội nghịch vệ trên fan đang dùng thuốc chẹn thụ thể Beta:
Đáp ứng của người bệnh này cùng với adrenalin thường xuyên kém, làm cho tăng nguy cơ tiềm ẩn tử vong.Điều trị: về cơ bạn dạng giống như phác đồ phổ biến xử trí bội nghịch vệ, cần theo dõi gần kề huyết áp, truyền tĩnh mạch máu adrenalin và hoàn toàn có thể truyền thêm những thuốc vận mạch khác.Thuốc giãn phế quản: ví như thuốc cường beta 2 đáp ứng kém, yêu cầu dùng thêm chống cholinergic: ipratropium (0,5mg khí dung hoặc 2 nhát mặt đường xịt).Xem xét sử dụng glucagon khi không có đáp ứng với adrenalin.2. Phản vệ trong lúc gây mê, gây mê phẫu thuật:
Những trường hợp này thường cạnh tranh chẩn đoán bội nghịch vệ vì người bệnh đã được gây mê, an thần, các biểu hiện ngoài da rất có thể không mở ra nên không reviews được những dấu hiệu công ty quan. Cần reviews kỹ triệu chứng trong khi gây mê, gây mê phẫu thuật như áp suất máu tụt, độ đậm đặc oxy máu giảm, mạch nhanh, chuyển đổi trên monitor theo dõi, ran rít mới xuất hiện.Ngay khi nghi ngờ phản vệ, hoàn toàn có thể lấy tiết định lượng tryptase tại thời điểm chẩn đoán và mức tryptase nền của bệnh nhân.Chú ý khai thác kỹ tiền sử không thích hợp trước khi tiến hành gây mê, gây mê phẫu thuật để sở hữu biện pháp phòng tránh.Lưu ý: một vài thuốc gây tê là phần lớn hoạt chất ưa mỡ bụng (lipophilic) có độc tính cao khi vào khung người gây đề nghị một chứng trạng ngộ độc nặng giống hệt như phản vệ có thể tử vong trong vài phút, rất cần được điều trị cấp cứu bởi thuốc phòng độc (nhũ dịch lipid) kết phù hợp với adrenalin vì không thể biết được ngay hình thức phản ứng là lý do ngộ độc xuất xắc dị ứng.Dùng thuốc chống độc là nhũ dịch lipid tiêm tĩnh mạch máu như Lipofundin 20%, Intralipid 20% tiêm cấp tốc tĩnh mạch, có công dụng trung hòa độc chất bởi thuốc gây mê tan trong mỡ vào tuần hoàn. Liều lượng như sau:Người lớn: tổng liều 10ml/kg, trong số đó bolus 100ml, tiếp theo truyền tĩnh mạch 0,2-0,5ml/kg/phút.Trẻ em: tổng liều 10ml/kg, trong số ấy bolus 2ml/kg, tiếp sau truyền tĩnh mạch máu 0,2-0,5ml/kg/phút.Trường thích hợp nặng, nguy kịch hoàn toàn có thể tiêm 2 lần bolus phương pháp nhau vài ba phút.3. Phản nghịch vệ với dung dịch cản quang:
a) làm phản vệ với thuốc cản quang xẩy ra chủ yếu đuối theo vẻ ngoài không dị ứng.
b) lời khuyên sử dụng thuốc cản quang có áp lực thẩm thấu thấp và không ion hóa (tỷ lệ phản vệ rẻ hơn).
II. Các trường hợp quan trọng khác
1. Phản vệ bởi vì gắng mức độ
Là dạng phản nghịch vệ xuất hiện thêm sau chuyển động gắng sức.Triệu triệu chứng điển hình: người mắc bệnh cảm thấy mệt mỏi mỏi, kiệt sức, rét bừng, đỏ da, ngứa, mi đay, có thể phù mạch, khò khè, ùn tắc đường thở trên, trụy mạch. Một số trong những bệnh nhân thường xuyên chỉ lộ diện triệu bệnh khi cố sức bao gồm kèm thêm những yếu tố đồng kích ưng ý khác như: thức ăn, thuốc phòng viêm sút đau không steroid, rượu, phấn hoa.Người dịch phải xong xuôi vận cồn ngay khi xuất hiện triệu bệnh đầu tiên. Fan bệnh cần mang theo người hộp thuốc cấp cho cứu phản nghịch vệ hoặc bơm tiêm adrenalin định liều chuẩn chỉnh (EpiPen, Ana
Pen...). Điều trị theo Phụ lục III phát hành kèm theo Thông tư này.Gửi khám chăm khoa Dị ứng-miễn dịch lâm sàng chọn lọc nguyên nhân.
2. Phản vệ vô căn
a) phản nghịch vệ vô căn được chẩn đoán khi lộ diện các triệu triệu chứng phản vệ mà không khẳng định được nguyên nhân.
b) Điều trị theo Phụ lục III ban hành kèm theo Thông bốn này.
c) Điều trị dự phòng: được chỉ định cho các bệnh nhân thường xuyên mở ra các đợt phản vệ (> 6 lần/năm hoặc > 2lần/2 tháng).
d) Điều trị dự trữ theo phác đồ:
Prednisolon 60-100mg/ngày x 1 tuần, sau đóPrednisolon 60mg/cách ngày x 3 tuần, sau đó
Giảm dần liều prednisolon trong tầm 2 tháng
Kháng Hl: cetirizin 10mg/ngày, loratadin 10mg/ngày.....
Sốc phản vệ được biết đến là tai trở nên y khoa nghiêm trọng có thể gây tử vong cao nếu như không chẩn đoán kịp thời. Phác đồ cấp cứu sốc phản nghịch vệ như thế nào?
Phác đồ cấp cứu sốc phản bội vệ được tiến hành theo quy định của cục Y tế theo một quy chuẩn chỉnh nhất định và tiêu giảm tối đa nguy cơ tiềm ẩn tử vong ở người bệnh.
Triệu hội chứng sốc phản vệ ở căn bệnh nhân
Các triệu bệnh sốc làm phản vệ thường chạm mặt như sau: Ngay sau khi tiếp xúc dị nguyên, cệnh nhân có cảm giác bồn chồn, hại hãi, giận dữ hốt hoảng .
Người nổi các ban đỏ, mề đay, mẩn ngứa, phù QuinckeMạnh nhanh nhỏ không bắt được mạch, huyết áp tụt nhanh thậm chí không đo được.Người bệnh khó thở, nghẹt thở, nghẹt thở thanh quản.Đau quặn bụng, ỉa tiểu không từ chủ, đau đầu, hoa mắt, chóng mặt có thể hôn mê.Người bị choáng váng,co giật,vật vã, giãy giụa
Nhận biết những dấu hiệu này sẽ giúp Bác sĩ, y tá đưa raphác đồ cấp cho cứusốc phẩn vệđúng cho tất cả những người bệnh.

Sốc phản nghịch vệ vì nhiều vì sao khác nhau
Cách xử lý sốc phản vệ cho người mắc bệnh theophác đồ phòng sốc mới nhất của bộ y tế
Xử trí ngay lập tức tại chỗ: Theotin tức y tếcho biết ngừng ngay con đường truyền đang tiếp xúc với những dị nguyên (thuốc đang cần sử dụng tiêm, uống, bôi, bé dại mắt, mũi). Cho bệnh dịch nhân nằm tại vị trí chỗ, thoáng, không có đồ vật dụng cản trở.
Sử dụng thuốc: adrenalin là thuốc cơ bạn dạng để chống sốc làm phản vệ.
Lấy Adrenalin dung dịch 1/1.000 ốhg lml = lmg, tiêm bên dưới da, tiêm bắp ngay lập tức sau khi xuất hiện thêm sốc làm phản vệ cho người mắc bệnh với liều như sau:
Đối với những người lớn ½-1 ống.Đối với trẻ em: phải pha loãng (1/10) ốhg lml (lmg) + 9 ml nước đựng = lOml tiếp đến tiêm 0,lml/kg), liều không quá 0,3mg. (Liều: adrenalin 0,01mg/kg cho tất cả trẻ em lẫn fan lốn).
Cách khoảng chừng 10-15 phút tiêm adrenalin liều như trên cho tới khi tiết áp quay trở lại bình thường.
Nên ủ ấm cho những người bệnh, kê đầu phải chăng chân cao với theo dõi huyết áp 10-15 phút/lần (Cho bệnh nhân nằm nghiêng nếu tất cả nôn).
Trường phù hợp sốc bội nghịch vệ nặng hoàn toàn có thể đe dọa đến tính mạng, ở ngoài đường tiêm bên dưới da hoàn toàn có thể tiêm adrenalin 1mg dung dịch 1/10.000 (pha loãng 1/10) qua tĩnh mạch, bơm qua ống sinh khí quản hoặc bơm qua màng nhẫn giáp.
Cho người bệnh uống than hoạt (liều đầu 5g ở trẻ em, 20g ở bạn lớn).
Tùy theo điều kiện có thể áp dụng:
Xử trí suy hô hấp: Tùy vào mức độ sốc phản bội vệ và cực nhọc thở hoàn toàn có thể áp dụng cho bệnh nhân các biện pháp sau:Cho thở oxy mũi - thổi ngạt, bóp trơn Ambu bao gồm oxy.Đặt ông vận khí quản, thông khí nhân tạo và mở khí quản nếu gồm phù thanh mốn cho cho căn bệnh nhân.Truyền tĩnh mạch máu chậm: aminophyllin 1 mg/kg/giò hoặc terbutalin 0,2 pg/kg/phút.Có thể dùng:
Liều terbutalin 0,5mg, 1 ống tiêm dưới da cho tất cả những người lớn với 0,2mg/10kg đến trẻ em. Tiêm lại sau 6 - 8 giò nếu người mắc bệnh không đỡ khó thở.Xịt họng terbutalin, salbutamol các lần 2 nhát bóp, 4-5 lần vào ngày.Thiết lập một con đường truyền tĩnh mạch máu adrenalin để duy trì huyết áp: ban đầu bằng 0,l|4.g/kg/phút điều chỉnh vận tốc theo áp suất máu (khoảng 2mg adrenalin /giờ cho tất cả những người lớn 55 kg)Các phương thuốc khác dùng trong phác đồ kháng sốc:
Sử dụng Methylprednisolon lmg/kg/4 giò hoặc hydrocortison hemisuccinat 5mg/kg/4 giò tiêm vào tĩnh mạch hoặc tiêm bắp (có thể tiêm bắp sống tuyên cơ sỏ). Cần sử dụng liều cao hơn nếu sốc làm phản vệ nặng nề (gấp 2 - 5 lần).Natrichlorua 0,9% 1 - 2 lít tiêm cho những người lớn, không cần sử dụng quá 20 ml/kg mang đến trẻ em các lần tiêm.Promethazin 0,5 - lmg/kg tiêm bắp hoặc tĩnh mạch.Thuốc chữa bệnh phối hợp:Cho người bệnh uống than hoạt lg/kg nếu dị nguyên qua con đường tiêu hoá.Băng ép chi phía bên trên chỗ tiêm hoặc đường vào của nọc độc, nếu tất cả thể.Chú ý khi cấp cho cứu bệnh nhân sốc bội nghịch vệ:
Cần theo dõi bệnh nhân tối thiểu 24 giờ sau khoản thời gian huyết áp đã bình ổn trở lại.Sau lúc sơ cứu phải tận dụng con đường tiêm tĩnh mạch đùi (vì tĩnh mạch máu to, ở phía trong đụng mạch đùi, dễ tìm).Trường hòa hợp huyết áp vẫn không lên sau khi truyền đủ dịch và adrenalin thì hoàn toàn có thể truyền thêm máu tương, albumin (hoặc máu nếu mất máu) hoặc ngẫu nhiên dung dịch cao phân tử như thế nào sẵn tất cả (Haesteril).Điều dưỡng viên rất có thể sử dụng adrenalin tiêm bắp theo phác hoạ đồ cấp cho cứu sốc phản vệ, bác bỏ sĩ không có mặt.Nên hỏi kỹ chi phí sử không thích hợp của bệnh nhân và sẵn sàng hộp thuốc cấp cứu sốc bội phản vệ trước khi sử dụng thuốc rất buộc phải thiết. Phải để bệnh nhân nằm tại vị trí tư thay nằm nghiêng ví như bị hôn mê.Các khoản buộc phải thiết:
Tổng cộng: 6 khoảnAdrenalin lmg = lml: 5 ống.Nước chứa l
Oml: 5 ống
Bơm, kim tiêm (chỉ dùng 1 lần) l
Oml: 5 cái
Hydrocortison hemisuccinat l
OOmg hoặc Methylprednisolon (Solumedrol 40 mg tuyệt Depersolon 30 mg: 5 ống.Phương luôn thể khử trùng cần phải có (bông, băng, gạc, cồn, dây chun).Phác đồ cấp cho cứu sốc bội nghịch vệ.

Bệnh nhân sốc bội nghịch vệ cần được cấp cứu vãn kịp thời
Các quy định khác, nên bao gồm ở những phòng điều trị:
Bơm phun salbutamol hoặc terbutalin.Bóng Ambu cùng mặt nạ.Ông vận khí quản.Than hoạt.Để nhanh lẹ cấp cứucho người bệnh bị sốc phản bội vệ.Phác đồ cấp cứu sốc phản nghịch vệ mới nhất của bộ y tếđược cập nhật tương xứng với thời hạn và kịp cùng với nền y học hiện nay nay. Bộ Y tế luôn đổi khác các phác đồ cung cấp cứu, xử lý sốc làm phản vệ, giúp các Y chưng sĩ kết thúc tốt công việc cấp cứu người bị bệnh nguy kịch.









